Глава 6. Травмы полового члена и органов мошонки (Тиктинский О.Л.)
Повреждения полового члена
Этот вид травмы является относительно редким. Статистические сведения имеются только в отношении огнестрельных ранений полового члена. Во время первой мировой войны на 8000 раненых наблюдалось 8 ранений полового члена, что составляет 0,1%. По статистическим данным эвакогоспиталя Наркомздрава СССР [Шапиро И. Н., 1945], во время Великой Отечественной войны ранения полового члена составили 12,7% от всех ранений органов мочеполовой системы.
Повреждения полового члена классифицируются по разным критериям. Они делятся на открытые и закрытые, или подкожные.
А. М. Гаспарян (1947) разделял огнестрельные ранения полового члена на: 1) касательные ранения только кожи полового члена; 2) касательные ранения оболочки кавернозных тел; 3) сквозные ранения с повреждением кавернозных тел; 4) слепые ранения губчатых тел; 5) травматическую ампутацию полового члена - частичную или полную. По-видимому, в эту классификацию целесообразно включить и повреждение мочеиспускательного канала, что значительно осложняет течение раны полового члена. На 148 ранений, наблюдаемых А. М. Гаспаряном (1947), было 61 повреждение уретры.
По локализации различают раны крайней плоти, головки и кавернозных тел. Повреждения полового члена, огнестрельные и закрытые, могут быть изолированными и сочетанными с травмами соседних органов (мошонка, кости и органы таза, бедро, прямая кишка).
Открытые повреждения. Они делятся на колотые, резаные и огнестрельные - пулевые или осколочные. Н. С. Баньковский и И. П. Шевцов (1872) различали рвано-ушибленные раны, куда включали и укушенные, и колото-резаные.
Наиболее частыми являются разрывы или надрывы уздечки полового члена, возникающие во время полового акта у мужчин с короткой уздечкой. Это сопровождается болью и кровотечением, порой значительным, что требует срочного оперативного вмешательства - наложения обкалывающих швов. К рвано-ушибленным ранам относятся и скальпированные, которые возникают при попадании полового члена, обычно через одежду, в движущиеся механизмы. Скальпированные раны относятся к рвано-ушибленным (рис. 35). Они бывают обширными, переходящими на мошонку, сопровождающимися интенсивными болями и даже травматическим шоком. Нередко имеют место значительные кровотечения.
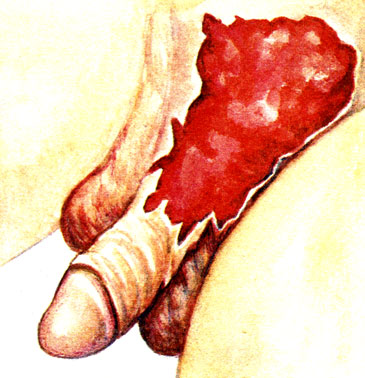
Рис. 35. Рвано-ушибленная скальпированная рана полового члена
В последующем или в ближайшее время возникает необходимость в закрытии обнаженной раневой поверхности, что достигается погружением скальпированного полового члена в тунтель, проделанный под кожей мошонки. В дальнейшем боковыми разрезами половой член выделяется вместе с приросшим к нему лоскутом кожи мошонки. При открытом ведении раны предстоит со временем пересадка кожи или покрытие раневой поверхности лоскутом на ножке.
Укушенные раны, если они наносятся животными, представляют опасность заражения бешенством, в связи с чем больному в обязательном порядке проводятся прививки против бешенства. Всем больным с рвано-ушибленными ранами вводится противостолбнячная сыворотка, а при обширных участках некроза - и противогангренозная. Кожа при этом виде повреждения легко некротизируется, имеется выраженный отек полового члена, переходящий на мошонку.
Колотые раны наносятся гвоздем, шилом и другими предметами. Они встречаются довольно редко. При этом очень редко повреждается и уретра. Рана полового члена обычно небольшая, иногда точечная. Подкожная гематома и отек полового члена умеренные, могут и отсутствовать.
Лечение таких больных - консервативное.
Резаные раны - наиболее часто встречающиеся в мирное время. Раны наносятся случайно, иногда даже на производстве, но чаще из мстительных побуждений, в некоторых религиозных сектах. Иногда встречается самовредительство у психически больных.
Согласно одной из классификаций, резаные раны могут быть касательными с повреждением кожи полового члена или белочной оболочки кавернозных тел, сквозные - с полным или неполным их пересечением. Чаще это поперечные раны, при этом возможна полная или неполная ампутация органа. Пересечение дорсальных артерий и вены полового члена, глубокой артерии приводит к сильным кровотечениям. Образуются большие подкожные гематомы полового члена, переходящие на мошонку, к которым спустя сутки присоединяется отек подкожной клетчатки этих органов.
Кровотечение из раны полового члена может сопровождаться большой кровопотерей и бывает опасным. Тем не менее кровотечения порой останавливаются спонтанно или при наложении давящей повязки. Наклонность к гемостазу при вскрытии или пересечении кавернозных тел объясняется способностью венозной крови губчатых тел к тромбообразованию.
При пересечении кожи полового члена в силу ее ригидности она сокращается, и рана при этом зияет, создавая впечатление большего, чем на самом деле, повреждения. Характерным признаком пересечения одного из кавернозных тел является искривление полового члена в противоположную сторону. К симптомам ранения уретры относятся уретроррагия, частичная или полная задержка мочи, спустя 12 ч и более возможны мочевые затеки у корня полового члена и на мошонке. Отверстие уретры как бы перемещается к корню полового члена. Некоторые авторы при этом говорят о так называемой травматической гипоспадии. Ранение уретры значительно осложняет течение травмы и прогноз. Появляется клиническая картина мочевого затека (высокая температура тела, ознобы), при задержке мочи - симптомы острого пиелонефрита. Описанные симптомы относятся к травме кавернозных тел.
Согласно другой классификации, касающейся локальных поражений, различают раны крайней плоти и головки. В первом случае головка как бы вывихивается, а крайняя плоть свисает на одну из боковых поверхностей полового члена. А. М. Гаспарян (1947) обозначает это как "травматический фимоз". Ранения головки полового члена, а они могут иметь место при ритуальных обрезаниях, различны по степени, вплоть до полной ампутации ее. При этом в ране видны дистальные отделы кавернозных тел, чаще пересеченные, зияющие и часто кровоточащие. Наружное отверстие уретры, к сожалению, не видно, так как пересеченный мочеиспускательный канал сокращается. Если больной своевременно не прооперирован, то возникают мочевые затеки у корня полового члена и рубцы в пещеристых телах. Вследствие рубцевания появляются изгибы и деформации органа, если они не имеют место сразу при повреждении одного из пещеристых тел. Клинически это проявляется болями и нарушением копулятивной функции.
Огнестрельные ранения относятся, как правило, к военной травме. Повреждения полового члена даже во время мировой войны, как отмечено выше, были не столь редкими. В настоящее время пулевые сквозные ранения почти не наблюдаются. В основном повреждение наступает по типу разрыва или отрыва части органа или травматической ампутации. Ведущим симптомом является кровотечение.
При объективном обследовании у раненых со сквозным ранением виден раневой ход, из которого поступает кровь, а порой и моча, если не наступила острая ее задержка. Имеется подкожная гематома, больше выраженная при слепых ранениях. Отек полового члена и мошонки быстро нарастает. При слепых ранениях, если ввести наркотические средства, можно пропальпировать в кавернозном теле или под кожей осколок, реже - пулю. В основном клинические симптомы, объективные признаки огнестрельных ранений совпадают с таковыми при резаных ранах. Они, как и резаные раны, зависят от степени и тяжести ранения, от его локализации. Все раны полового члена, особенно огнестрельные, инфицированы, в них видны отрывки одежды, земля. Спустя 12 ч и более появляются гнойный налет и некротические участки кожи. Однако распространенность и глубину некроза определить сразу трудно, тем более, что наружные половые органы хорошо кровоснабжаются.
Особенностью огнестрельных ранений является сочетание с травмами соседних органов: мошонки, костей таза, мочевого пузыря, прямой кишки, бедра. Во время Великой Отечественной войны симптомы огнестрельной травмы этих органов были ведущими и преобладающими, являясь причиной травматического шока и кровопотери, а признаки повреждения полового члена отходили на второй план. Запоздалое оказание пострадавшим хирургической помощи приводило к широкому распространению некроза кожи, возникновению кавернитов, деформации полового члена и даже к мочевым затекам, если на передовых этапах не накладывался мочепузырный свищ.
Лечение. Первая помощь заключается в наложении асептической давящей повязки на половой член и по возможности жгута - резиновой дренажной трубки или импровизированного, вплоть до использования носового платка. При травматической ампутации проксимального отдела необходимо наложить повязку с валиком к корню полового члена, плотно привести бедра и даже связать их и транспортировать пострадавшего на носилках. При хирургической обработке раны следует исходить из возможностей хирурга и учреждения, куда поступает раненый для неотложного стационарного лечения.
Остановка кровотечения является первейшей задачей хирурга. Наиболее целесообразным является общее обезболивание, в военных условиях наиболее вероятна местная анестезия. При кровотечении из тыльных артерий и вен полового члена производится перевязка кетгутом путем обкалывания. В больших медицинских центрах можно накладывать временные лигатуры, чтобы затем попытаться микрохирургическим путем сшить хотя бы одну тыльную артерию. Резаные раны кавернозных тел сшивают кетгутом "конец в конец" с обязательным введением по ходу операции и в послеоперационном периоде в их полость изотонического раствора натрия хлорида с гепарином (5000 ЕД на 500 мл), чтобы избежать возникновения кавернитов. Объем хирургического пособия должен быть сразу полным. Обкалывание кавернозных тел в последующем приведет к рубцеванию и деформации органа, хирургическая коррекция которого в дальнейшем весьма сложна и не всегда эффективна, поэтому первичная операция должна быть сразу радикальной.
При повреждении мочеиспускательного канала, частичном или полном, начать операцию целесообразно с наложения мочепузырного свища. После наложения швов на поврежденные кавернозные тела в проксимальный конец уретры вводят хлорвиниловую или полиэтиленовую трубку-инкубатор, после чего накладывают первичный шов на уретру. Рану промежности дренируют, накладывают послойно швы.
При полной травматической ампутации полового члена отсеченный орган надо сохранять; в течение первых 24 ч его можно вшить в культю. Операция проводится под интратрахеальным наркозом или перидуральной анестезией с интенсивной трансфузионной терапией, гемотрансфузией. Вскрывают полость мочевого пузыря. Обнажают рану корня полового члена. Иссекают обрывки поврежденной кожи и подкожной клетчатки. Сшивают кетгутом пересеченные проксимальные и дистальные концы кавернозных тел с введением в них гепарина. На трубке-инкубаторе накладывают первичный шов на уретру. Возможно применение микрососудистых операций, направленных на восстановление проходимости сосудов полового члена. Наши наблюдения показывают, что при такой ситуации у большей части больных все же наступает некроз полового члена, начинающийся с головки (с ее тыльной поверхности). Но даже и при наступившем некрозе дистального отдела хотя бы небольшой участок аутотрансплантата сохраняется. При наличии начинающихся сосудистых нарушений в головке спустя несколько дней после операции можно ставить вопрос о микрохирургической сосудистой операции - анастомозе надчревной нижнеповерхностной артерии с кавернозным телом (см. гл. 12). Это можно провести спустя несколько дней после первичной операции, если больной выведен из тяжелого состояния.
Ранения крайней плоти требуют наложения первичных швов или же циркумцизии.
Если при наложении первичных швов большой дефект полового члена не закрывается, то его покрывают сохраненной крайней плотью (операция Диттеля). Она используется для закрытия больших гранулирующих дефектов органа и возможна при сохраненной крайней плоти, которую отсекают на границе с гранулирующим дефектом, листки ее расщепляют, покрывают дефект и подшивают к его здоровым краям. Эта операция возможна и при острой травме для закрытия раны при большом дефекте кожи. Обязательны введение антибактериальных средств, иммунологических препаратов, проведение десенсибилизирующей терапии. Вводится противостолбнячная, а при обширных некрозах и противогангренозная сыворотка.
Восстановительные операции показаны для закрытия дефектов кожи, при частичном или полном отсутствии полового члена вследствие травматической ампутации, при посттравматических рубцах в кавернозных телах, приводящих к деформации органа, а также у больных с органической импотенцией, обусловленной повреждением сосудов полового члена.
Закрытие больших гранулирующих поверхностей органа, помимо операции Диттеля, производится по способу Рейха. При этом на мошонке производят 2 параллельных горизонтальных разреза длиной 10-15 см на всю толщу. Между разрезами в клетчатке мошонки образует туннель, куда проводится оскальпированный половой член. Верхнюю рану ушивают наглухо, нижнюю - вокруг головки, выведенной наружу. Спустя 1-2 мес половой член выделяют двумя параллельными продольными разрезами на расстоянии 0,5 см от полового члена. Рану задней стенки полового члена с вновь образованной кожей и рану мошонки ушивают наглухо.
Наиболее эффективно создание полового члена после травматической ампутации проводится по методу Богораза (1936). В основе его лежит формирование филатовского стебля, являющееся первым этапом оперативного лечения. Для этого на передней стенке живота слева на расстоянии 10-12 см друг от друга производят 2 параллельных косо идущих разреза длиной 15-16 см, и создается филатовский лоскут, длина которого обратно пропорциональна размерам культи полового члена. Образованный лоскут тренируют путем пережатия тонким жгутом сначала на 5 мин, а затем на более продолжительные промежутки времени. За полтора месяца сроки пережатия постепенно достигают 2 ч. Когда в лоскуте после пережатия не выявляются признаки нарушения кровообращения, приступают ко второму этапу. Дистальный отдел уретры пришивают к культе кавернозных тел, выводят наружу. Проксимальную ножку пересекают, опускают книзу и пришивают кетгутом к культе кавернозных тел. После заживления операционной раны приступают к таким же тренировкам нижней, ставшей теперь верхней, ножки лоскута. Третий этап заключается в отсечении дистальной ножки лоскута и ушивании раны брюшной стенки. Одновременно в лоскут пересаживают реберный хрящ, удаленный из одного из реберных хрящей на протяжении 8-10 см. Хрящ вводится в разрез длиной 4-5 см на дорсальной поверхности лоскута через тупо созданный туннель.
Наружное отверстие мочеиспускательного канала остается у корня полового члена по типу гипоспадии. Восстановление уретры в созданном по Богоразу половом члене многоэтапное. Дело это сложное и почти не эффективное. Обычно больные удовлетворены полученной копулятивной функцией и избегают восстановления уретры.
У больных с деформированным вследствие рубцов в губчатых телах половым членом реконструктивные операции заключаются в иссечении рубцов в белочной оболочке и в сращенных кавернозных телах. Однако это редко приводит к восстановлению кровенаполнения полового члена, так как появляются новые рубцы. В таких ситуациях целесообразно произвести интракавернозное шинирование (см. гл. 12).
При импотенции, развившейся после повреждения сосудов полового члена, могут возникнуть показания к микрохирургическому оперативному лечению - сосудистым и артериально-кавернозным анастомозам с использованием нижнеповерхностной надчревной артерии.
Укушенные раны полового члена чаще наносятся животными, возможны укусы половыми партнерами. Обычно они напоминают колотые или ушибленные рваные раны. Иногда отчетливо видны следы зубов животного или человека. Раны редко бывают одиночными. Наблюдаются кровотечения при проникающих ранениях кавернозных тел. Спустя 10-12 ч возникает отек полового члена, который вскоре распространяется и на мошонку. При повреждении крайней плоти и уздечки полового члена возникает кровотечение.
При отсутствии кровотечения возможно консервативное лечение путем наложения асептической повязки. При кровотечении из поврежденных крайней плоти и уздечки накладывают обкалывающие кетгутовые швы. Больным, укушенным животными, необходимо введение антирабической вакцины или антирабического иммуноглобулина и противостолбнячной сыворотки.
Закрытые повреждения полового члена. Эти повреждения не относятся к числу частых. В трех урологических клиниках кафедры урологии ЛенГИДУВа за последние 7 лет наблюдались 68 человек с травмами полового члена. В отличие от огнестрельных ранений они относятся в основном к травмам мирного времени. Закрытые травмы полового члена могут быть производственными, спортивными и бытовыми. По тяжести и характеру повреждения различают ушиб, так называемый перелом и вывих полового члена, ущемление его.
Ушиб полового члена. При этом виде травмы разрыв белочной оболочки кавернозных тел не наступает. Механизм повреждения связан с непосредственным ударом, что может иметь место в спорте, в быту и на производстве. Сила удара при этом небольшая или умеренная, тем не менее могут наступить повреждения мочеиспускательного канала. Чаще всего они пристеночные, реже - неполные разрывы одной из стенок, но при сохранившейся белочной оболочке кавернозных тел полового члена.
Пострадавший жалуется на боль в половом члене.
При сочетанном повреждении отмечаются уретроррагия, перманентная или полная задержка мочи. Половой член несколько увеличен, но равномерно; окраска кожи его синюшная. Спустя 6-8 ч после травмы появляется умеренный отек, переходящий частично на мошонку. Синюшная окраска кожи за счет кровоизлияний становится на 2-3-й день черной. Деформации органа нет, гематомы пальпируются под кожей.
Лечебные мероприятия включают назначение холода, покоя, профилактический антибактериальной терапии, бромкамфоры для предотвращения эрекции. Половой член фиксируют кверху, к животу, повязкой или полотенцем. Спустя 3-4 дня назначают тепло, физиотерапевтические процедуры. При больших подкожных кровотечениях целесообразно оперативным путем вскрыть и опорожнить гематому, перевязать кровоточащие сосуды в клетчатке. Операционную рану ушивают наглухо. Большинство больных с ушибом полового члена все же не оперируются.
Подкожный разрыв кавернозных тел, или перелом полового члена. Этот вид травмы известен под названием перелома, тогда как этот термин правомочен только для некоторых видов животных, половой орган которых содержит кость. Разрыв может быть неполным, когда повреждено одно кавернозное тело, и полным - при повреждении обоих, что соответственно еще называется односторонним и двусторонним переломом. Перелом возможен при эрекции. Чаще он наступает при грубом половом акте в результате быстрого и интенсивного перегиба полового члена при упоре о лобковые кости женщины. Раздавшийся характерный треск ассоциируется с переломом. Начинается внутреннее кровотечение, боль интенсивно нарастает. Возможен травматический шок. Образовавшаяся гематома быстро увеличивается, распространяется на мошонку, брюшную стенку. Кожа становится синюшной, со временем темнеет. Вскоре появляется быстро нарастающий отек. На 2-е сутки уже можно не увидеть наружное отверстие уретры. При сочетании с пристеночным разрывом уретры (она обычно сохраняется) появляются уретроррагия, полная или перманентная задержка мочи. При двустороннем, т. е. полном, разрыве кавернозных тел половой член, резко увеличенный в размерах, деформирован, выглядит, как сломанная конечность. Нередко отек достигает больших размеров и даже при пальпации нельзя быть убежденным в наличии перелома. В связи с этим показаны рентгенологические и ультразвуковые исследования. При ультразвуковом сканировании отчетливо видна деформация полового члена, но судить о переломе обоих кавернозных тел, о размерах дефекта не всегда возможно. Такие сведения можно получить при кавернозографии, хотя этот метод исследования является инвазивным и сопряжен с опасностью осложнений.
Методика кавернозографии. После обработки кожи полового члена спиртом и 5% спиртовым раствором йода под местной инфильтрационной анестезией 0,5% раствором новокаина (50-70 мл) под белочную оболочку неповрежденного кавернозного тела при одностороннем переломе и в менее поврежденные участки тел при двустороннем вводится контрастирующее вещество в обычной концентрации, до 20 мл. Производится рентгенография. Кавернозография позволяет выявить место разрыва в кавернозном теле, затек контрастирующего вещества. Видны контуры полового члена, его деформация (рис. 36, 37).
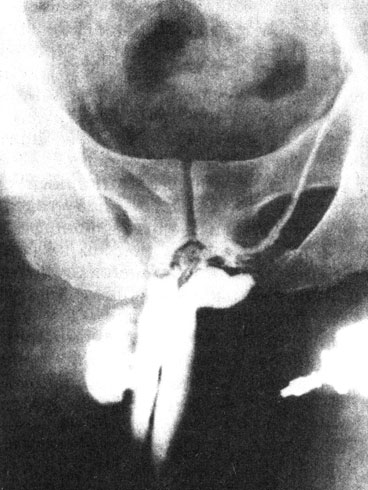
Рис. 36. Кавернозограмма. Закрытая травма полового члена, разрыв правого кавернозного тела
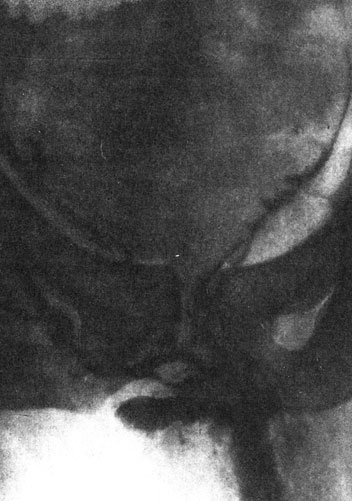
Рис. 37. Кавернозограмма. Аневризма правого кавернозного тела как последствие закрытой травмы
Лечение разрыва кавернозных тел оперативное. Операция производится под общим обезболиванием. Разрез производится над поврежденным телом, продольно или поперечно. На место разрыва белочной оболочки накладывают частые кетгутовые швы. В полость кавернозных тел вводят изотонический раствор натрия хлорида с гепарином. Накладывают асептическую давящую повязку.
Половой член шинируют, подвязывают кверху, к животу.
Ограниченные, небольшие разрывы кавернозных тел без значительной гематомы у некоторых больных оставляют без хирургического пособия. Однако если даже больной поправляется, некоторые нарушения копулятивной функции все же имеют место, что в дальнейшем приводит к необходимости хирургической коррекции - (удаление образовавшейся аневризмы, ушивание или пластика дефектов белочной оболочки и т. п.).
Ущемление полового члена. Это повреждение возникает при надевании на половой член различных колец, гаек, веревок, резины, проволоки и пр. Травма наносится самими пострадавшими для достижения эрекции, предупреждения ночного недержания мочи, душевнобольными, а также половыми партнершами.
Развивается отек дистальной части полового члена, головки вследствие нарушения кровообращения. Боль и острая задержка мочи вынуждают больного обратиться к врачу. Длительное ущемление может привести к гангрене полового члена.
Лечебные мероприятия начинаются с наложения давящей повязки на дистальный отдел полового члена, чтобы выдавить отечную жидкость и кровь в проксимальный отдел органа. Можно попытаться наложить толстые нити с прокладкой кольцевидно от головки полового члена и выше виток к витку. Это облегчает снятие ущемляющего предмета. Нередко приходится вызывать слесаря, чтобы распилить гайку, подшипник, металлическое кольцо. Чтобы уменьшить отечность органа, в крайнем случае можно произвести на нем насечки ниже ущемляющего предмета.
Повреждения мошонки и ее органов
Частота этого вида травмы рассматривается раздельно для открытых и закрытых повреждений. Резаные и колотые раны, как в мирное, так и в военное время, встречаются весьма редко. Огнестрельные ранения мошонки, по материалам Великой Отечественной войны 1941-1945 гг., приводимым И. Н. Шапиро (1945), составили 30%, И. Г. Вольпяном (1947),-20-25% от всех огнестрельных повреждений мочеполовых органов. Закрытые, или подкожные, травмы преобладают в мирное время и встречаются несомненно реже огнестрельных. С. Г. Орел и И. А. Горячев (1972) приводят 50 наблюдений закрытой травмы мошонки, И. Н. Тарасов и А. Аманназоров (1982) - 115 наблюдений за 11 лет, Н. К. Матросов и соавт. (1983)-60. В литературе обычно приводятся данные об оперированных больных. С 1981 г. в клиниках нашей кафедры оперированы по этому поводу 78 пациентов. Соотношение оперированных и леченных консервативно в разных лечебных учреждениях неодинаково, чаще оно составляет 1:3, в последние годы становится 1:2 и более. По нашим данным, оно составляет 3:1.
Патогенез повреждений мошонки и ее органов во многом зависит от их анатомических особенностей. При огнестрельных ранениях объем и характер патологоанатомических изменений обусловлены видом оружия и ранящего снаряда. При нарезном оружии и перед пулей или даже осколком при нанесении ранения имеется волна сжатого воздуха, который отодвигает подвижные органы, что, по-видимому, уменьшает возможность повреждения яичка. При этом возможны обычные сквозные ранения органа; при повреждении крупным осколком мины или артиллерийского снаряда, при выстреле с близкого расстояния возможен отрыв мошонки с яичками или с обнажением их. При ранениях из современного ненарезного оружия возникают обширные разрывы и отрывы мошонки. Закрытые повреждения возникают при непосредственном ударе по мошонке и сдавлении органа (при бытовой, спортивной, производственной и других видах травмы). Сдавление имеет место при сексуальных эксцессах, но возможно и при других видах травмы, при завалах в шахтах, автомобильных авариях и пр.
Рыхлый соединительнотканный слой (fascia cremasterica, tunica vaginalis communis), множество кровеносных сосудов, тонкая без подкожной жировой клетчатки кожа мошонки обусловливают расхождение краев раны при открытых повреждениях, образование обширных гематом, более выраженное при закрытых травмах. Различают следующие виды гематом мошонки. При поверхностной гематоме образуются сгустки крови в межтканевых промежутках, они не проникают в общую влагалищную оболочку. Глубокие гематомы подразделяются на экстра- и интравагинальные, когда кровь скапливается соответственно под общей влагалищной оболочкой и в полости собственной оболочки яичка. Экстравагинальные гематомы образуются при повреждениях общей влагалищной оболочки или сосудов семенного канатика. Образование интравагинальных гематом больше связано с разрывом белочной оболочки придатка яичка. Достигающие больших размеров экстравагинальные гематомы, порой переходящие через просвет пахового канала на промежность и переднюю брюшную стенку, приводят к сдавлению тканей и при инфицировании - к флегмонам мошонки. Возможны возникновение тромбозов сосудов в стенке ее и образование некрозов, а при появлении анаэробной инфекции - и гангрена мошонки. При разрыве яичка наступает некроз изолированных участков органа. Возможно воспалительно-гнойное расплавление их и сохраненной части яичка. Сдавление гематомой нарушает трофику, в результате чего ускоряются и усиливаются воспалительно-гнойные некротические процессы. Нарушение трофики может наступить и при сохраненном яичке при сдавлении гематомой сосудов семенного канатика или при их повреждении. Особенностью травм мошонки является и быстрое возникновение отека, который становится обширным, захватывает половой член. Нередко отечные ткани полностью его закрывают, и мочеиспускание осуществляется через щель в отечных тканях. Течение может осложниться посттравматическим эпидидимитом и орхитом. Нарушения трофики могут носить длительный характер даже при умеренном объеме травмы. Следствием этого нередко является гипо- или атрофия яичка.
Классификации повреждений мошонки и ее органов представлены в нескольких аспектах.
I. Открытые повреждения по этиологии:
- резаные;
- колотые;
- огнестрельные (пулевые и осколочные, сквозные и слепые, с наличием инородного тела в мошонке).
II. Открытые повреждения по характеру [Семенов В. А., 1955]:
- без повреждения органов мошонки;
- с выпадением яичка;
- с повреждением яичка;
- с ранением семенного канатика;
- травматическая ампутация мошонки
III. Закрытые (подкожные) травмы:
- без повреждения органов мошонки;
- с вывихом яичка;
- с разрывом яичка;
- с повреждением семенного канатика.
IV. По сочетанию с повреждениями других органов:
- изолированные;
- сочетанные (с повреждениями уретры, костей таза, мочевого пузыря, прямой кишки, бедер и др.).
V. Прочие повреждения:
- ушибленно-рваные раны;
- укушенные раны.
Симптоматика и диагностика: При огнестрельных ранениях общее состояние больных зависит от повреждения яичка и сосудов семенного канатика, от сочетанности с травмами других органов. При повреждении яичка и костей таза возникновение травматического шока практически неизбежно. Болевой симптом при изолированном ранении мошонки с повреждением яичка может быть весьма выраженным и увеличиваться по мере нарастания гематомы. Кровотечения из раны могут быть очень опасными, приводят к большой кровопотере. При кровотечении наблюдаются общая слабость, адинамия, влажность кожи головы, бледность кожи и слизистых оболочек тела, частый пульс слабого наполнения, падение артериального давления. У некоторых раненых возможны обморок, коллапс. По мере роста гематомы наступает искривление раневого канала, поступление крови из раны в связи с этим прекращается. Сдавление гематомой приводит к остановке внутреннего кровотечения. Это совпадает с некоторым улучшением состояния больного, особенно на фоне инфузионной терапии или при введении сердечных средств. Последующее ухудшение состояния пострадавшего наступает спустя несколько дней, когда возникают воспалительные изменения в мошонке.
При объективном исследовании обращает на себя внимание увеличенная мошонка, на поверхности которой имеются входное и выходное отверстия при сквозных и резаных ранах, только входное - при слепых. Под тонкой кожей просвечивает "синева". В первые часы после ранения увеличение мошонки обусловлено гематомой, на 2-е сутки - отеком.
Поверхностная гематома представляет собой имбибицию рыхлой соединительной ткани tunical dartos, fasciae cremastericae. Экстравагинальная гематома чаще выражена при ранениях корня мошонки или повреждении яичка. Она пальпируется от проекции нижнего полюса яичка до наружного отверстия пахового канала или даже входит в него. В отличие от закрытых повреждений, при ранениях мошонки, особенно с повреждением яичка, возможны сочетания поверхностной и глубоких гематом - экстра- и интравагинальной.
При сравнительно небольших ранах мошонки возможно выпадение яичка: первичное - сразу же при ранениях мошонки с повреждением оболочек яичка (рис. 38) и вторичное - после отторжения некротических участков ткани мошонки в поздние сроки после ранения. Выпавшее яичко вскоре ущемляется окружающими отечными или гранулирующими тканями. Возможно выделение крови из раневого канала, нередко в просвете его определяется кровяной сгусток. На 2-3-й сутки появляется обширный отек мошонки, переходящий на половой член. Головка его, наружное отверстие уретры исчезают в увеличенной, отечной мошонке.
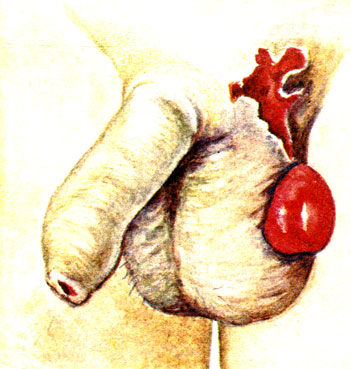
Рис. 38. Открытое повреждение мошонки с вывихом левого яичка
При отсутствии выпадения яичка установить его повреждение весьма трудно, так как пропальпировать его в плотных гематомах практически невозможно. Не помогает в решении этого вопроса и изучение направления раневого канала, так как гематома и отек меняют расположение раневых отверстий. Клинически выделять ранения мошонки с повреждением яичка или без него просто нереально. Все решается на операционном столе.
О ранении семенного канатика можно судить лишь по высокой степени кровотечения из раны. При отрыве нижнего полюса мошонки оставшаяся кожа ее сокращается и яички с придатком открыто выстоят в рану, как бы висят на семенных канатиках. Травматическая ампутация мошонки (ранение осколком снаряда, современной пулей из ненарезного стрелкового оружия) сопровождается шоком, кровопотерей. Имеется зияющая рана промежности с остатками сократившейся кожи мошонки. Видны кровоточащие сосуды семенного канатика, иногда, сокращаясь, они уходят в паховый канал. Чаще поврежденные сосуды тромбируются, особенно если пострадавшему была наложена давящая повязка. А. В. Люлько (1983) отмечает открытые повреждения яичка и придатка следующего характера: ранения белочной оболочки яичка с выпадением его паренхимы или без него, отрыв части яичка, его раздробление, слепые раны, отрывы одного или обоих яичек, изолированные повреждения придатка. При этом чаще бывает интраскртальная гематома. Иногда при небольшой гематоме разрыв яичка определяется пальпаторно.
При сочетании с ранением уретры наступает задержка мочи или больной мочится через рану мошонки. При ранениях костей таза, мочевого пузыря, внебрюшинного отдела прямой кишки, бедра имеются боли в костях таза, симптом "прилипшей пятки", задержка мочевыведения и кратковременная гематурия, мочевая инфильтрация над лобком или признаки перитонита, кровотечение из заднего прохода и др.
Закрытые (подкожные) повреждения мошонки. Если они изолированные и без размозжения яичка, то травматический шок не наблюдается. Но при тяжелой травме мошонки с разрывом яичка может развиться шок. Внутреннее кровотечение при разрыве яичка или сосудов семенного канатика может проявляться общей слабостью, бледностью кожи, влажностью головы, частым пульсом слабого наполнения, падением артериального давления. Закрытым повреждениям присуще образование гематомы.
Поверхностная гематома возникает при ушибах мошонки, она характеризуется скоплением крови и мелких сгустков в поверхностных слоях мошонки. Она весьма умеренно и даже незначительно увеличена. Под кожей просвечивает умеренно выраженная "синева". Экстравагинальные гематомы появляются при травмах корня мошонки или ее верхних отделов. При этом наступает разрыв сосудов у нижнего полюса яичка или в семенном канатике. Гематома пальпируется от нижнего полюса яичка до наружного отверстия пахового канала. При значительных внутренних кровотечениях экстравагинальная гематома достигает гигантских размеров, переходит в паховый канал, на переднюю брюшную стенку, где имеются распространенные подкожные кровоизлияния, а также на промежность. Со временем присоединяется обширный отек. Мошонка превращается в большой синий шар, в который втянут половой член. Однако яичко при этом может оказаться неповрежденным, но сдавление и разрыв сосудов семенного канатика могут привести к некрозу его, если больной своевременно не оперирован, хотя чаще при таких больших травмах яичко повреждается.
Интравагинальная гематома возникает при повреждении собственной оболочки и при разрывах яичка и придатка. Однако она может быть небольших размеров и пальпироваться как сочувственная или первичная водянка. Такое повреждение наступает при непосредственной травме яичка или при его сдавлении. Тем не менее умеренно выраженные объективные признаки могут ошибочно интерпретироваться как исключающие разрыв яичка. Такая ошибка приведет к развитию тяжелых воспалительных изменений или к постепенным умеренным нарушениям, исходом которых со временем станет гипо- или атрофия яичка, вплоть до полной его потери. Это может привести к снижению копулятивной функции, потере репродуктивной функции и к серьезным психологическим и нервным потрясениям. Длительное рассасывание некротизированых участков яичка оказывает отрицательное иммунологическое воздействие на контралатеральный орган.
Вывих яичка наступает при травме мошонки с ограниченным по протяженности разрывом оболочек яичка, сочетающимся с резким повышением давления внутри мошонки. С. Г. Орел и И. А. Горячев (1972) в патогенезе вывиха яичка придают значение внезапному и форсированному сокращению m. cremaster. Нередко вывих происходит по направлению аномального расположения яичек. В связи с этим вывихи яичка бывают лобковыми, паховыми, промежностными, в паховый или бедренный каналы, под кожу полового члена и даже абдоминальными. Чаще обширные гематомы при этом отсутствуют. Яичко пальпируется, как при эктопии. Боль и болезненность при пальпации зависят от степени ущемления семенного канатика или от сочетания вывиха с разрывом белочной оболочки.
Разрывы сосудов семенного канатика приводят к образованию экстравагинальной гематомы, но каких-либо специфических симптомов и клинических признаков не отмечается. Это повреждение можно только предполагать. В сущности, диагноз разрыва сосудов семенного канатика ставится во время операции, особенно если больной оперируется в первые часы после травмы. При операции спустя несколько дней кровоточащий сосуд (семенная артерия, чаще вены) уже затромбирован. Но такой изолированный вид повреждения изолированно встречается не часто.
Закрытые, или подкожные, поражения яичка и придатка аналогичны открытым. Это разрыв белочной оболочки яичка, чаще с выпадением паренхимы. Возможны отрывы части его или полное размозжение. Повреждения придатка сочетаются с травмой придатка нечасто, еще реже они бывают изолированными. Для повреждения яичка и придатка характерно наличие интравагинальной гематомы, которую надо дифференцировать от водянки оболочек. Иногда эти гематомы весьма внушительных размеров.
Для диагностики повреждений мошонки и ее органов имеют значение рентгенологические и ультразвуковые методы исследования. Обзорная рентгенография мошонки позволяет выявить инородное тело при слепых огнестрельных ранениях. При осложнении гангреной виден газ в мошонке. Делаются попытки введения кислорода (но не всегда) в интравагинальную гематому. Производится рентгенотомография мошонки. На фоне газа можно увидеть нарушенные контуры. Однако это исследование возможно при отсутствии экстравагинальной и поверхностных гематом. Имеется опасность эмболии, так как газ может попасть в зияющие сосуды, поэтому обязательным условием является введение под собственную оболочку именно кислорода, а не воздуха.
Нельзя забывать и о простых методах, таких как диафаноскопия. Она позволяет дифференцировать интравагинальную гематому от сочувственной водянки, которая появляется через несколько дней после травмы, особенно при посттравматическом эпидидимите. Пункция оболочек яичка не очень желательна, но иногда может производиться при развернутой операционной.
Ультрасонографией выявляются акустические признаки исследования: прерывистость белочной оболочки, неровность тени яичка, скопление жидкости рядом с местом разрыва. Г. С. Игнашин и В. Н. Андрианов (1983) дифференцируют при помощи УЗИ имбибицию подкожной ткани мошонки (так авторы называют поверхностную гематому) от гематоцеле, или интравагинальной гематомы, а также отек тканей от гематомы.
Лечение повреждений мошонки и ее органов. При открытых ранениях, огнестрельных и резаных, хирургическая тактика однозначна - показана хирургическая обработка, объем которой колеблется от иссечения краев раны до широкой ревизии со вскрытием оболочек яичка. Это зависит от таких симптомов и признаков, как кровотечение из раневого канала и степень гематомы. Если она интравагинальная, расположенная под собственной оболочкой, то следует ожидать повреждения яичка или сосудов у его нижнего полюса. При экстравагинальной гематоме возможны кровотечения из сосудов семенного канатика, но она маскирует гематому интравагинальную. При любой гематоме показаны широкая ревизия, удаление крови и кровяных сгустков, остановка кровотечения. Однако следует помнить, что при открытых ранах мошонки возможно опорожнение или предотвращение развития значительной гематомы за счет истечения крови из раневого канала. При этом мошонка мало увеличена, но повреждение яичка или придатка может иметь место. Исключение могут составить колотые раны, нанесенные шилом, гвоздем и другим острым предметом, где при отсутствии гематомы можно применить выжидательную тактику. Имеются суждения о том, что можно подождать с операцией, пока не станет ясным, какой участок поврежденного яичка будет отторгаться. Однако отсроченные ревизия и дренирование увеличивают возможности инфицирования гематом, что отрицательно влияет на последующее течение. Даже во время Великой Отечественной войны 1941 - 1945 гг. на передовых этапах эвакуации оперировались 29,8% раненых [Семенов В. А., 1955]. Однако у 10% из них наступило инфицирование гематомы, возникли флегмоны мошонки, а в 3,8% наблюдений - глубокие флегмоны таза. У 14% раненых развивались травматические орхиты и эпидидимиты.
В настоящее время при открытых ранениях мошонки всегда показано оперативное лечение: вскрытие оболочки яичка, удаление гематомы, гемостаз, ревизия яичка и придатка.
При открытых повреждениях яичка и придатка хирургическая тактика по отношению к этим органам должна быть исключительно щадящей, что предлагалось еще Н. И. Пироговым во время Крымской войны 1854-1856 гг. В Отечественной войне 1941 -1945 гг. удаление яичка произведено в 12,4% ранений его [Семенов В. А., 1955].
Методика оперативных вмешательств при огнестрельных ранениях состоит в следующем. Под общим наркозом (при военных действиях и под местной инфильтрационной анестезией) производится продольный разрез на мошонке со стороны большего поражения, лучше спереди. После рассечения кожи, соединительнотканной оболочки опорожняется экстравагинальная гематома. При обнаружении кровоточащего сосуда в семенном канатике производится перевязка его без широкого захвата. Перевязка вен семенного канатика проходит без последствий. Если имеется разрыв семенной артерии, то перевязка может привести к некрозу яичка. Поэтому на современном уровне развития хирургии может возникнуть вопрос о восстановлении проходимости семенной артерии микрохирургическим методом. При необходимости перевязывают вены у нижнего полюса яичка. При повреждении яичка удаление его производится только в крайнем случае: при отрыве его от сосудов и обширном размозжении. Чаще накладывают кетгутовые швы на поврежденную белочную оболочку. Если пролабируют семенные канальцы, то по возможности их не отсекают, а сближают редкими швами края раны яичника. Возможен разрыв придатка яичка, что требует ушивания или резекции. Рану мошонки ушивают кетгутом с оставлением резиновых выпускников в нижнем углу.
Особое место занимают ранения с выпадением яичка в рану мошонки. На операции оболочки яичка вскрывают, рану на месте ущемления расширяют. Яичко погружают в свое обычное ложе в мошонке, если оно несколько повреждено. Это производилось даже во время Великой Отечественной войны, о чем писал М. Е. Суханов (1945). В условиях войны операция проводилась не всегда сразу, поэтому автору приходилось констатировать ущемление яичка, вернее - его семенного канатика. При этом успевали уже образоваться рубцы на месте ущемления выпавшего яичка. При загрязнении поверхности яичка его обрабатывают стерильным изотоническим раствором натрия хлорида. При поверхностном некрозе яичка этот омертвевший слой иссекается. Яичко после этого может подниматься вверх, погружаться в мошонку. Накладывают редкие кетгутовые швы на рану мошонки с оставлением выпускника в нижнем углу.
При ранении осколком или пулей из ненарезного оружия может возникнуть отрыв мошонки с сохранением яичек, которые висят на семенных канатиках. Хирургическая тактика бывает двоякой. Г. С. Гребенщиков и И. П. Шевцов (1970) считали, что при этом следует мобилизовать, сблизить остатки кожи корня мошонки с яичками, которые за счет сокращения m. cremaster поднимаются кверху. Через 2-3 нед яички покрываются грануляциями, начинается эпителизация. Целесообразно при этом произвести пересадку эпидермиса по Тиршу. Яички, мошонка оказываются подтянутыми кверху, с втянутым рубцом. Возможна и другая методика. Чтобы надежно сохранить висящие на семенных канатиках яички или яичко, если одно уже потеряно, и избавить больного от обременительных частых перевязок со стерильным изотоническим раствором с антибиотиками, можно "вшить" их во внутреннюю поверхность бедер. Для этого делают разрезы кожи бедра, тупо образуют "карманы" под кожей, туда и погружают яички. Создается контрапертура ложа, семенной канатик закрывается кожным лоскутом. В последующем спустя несколько недель яички перемещают в создаваемую мошонку вместе с кожным лоскутом бедра.
У раненых с травматической ампутацией мошонки с яичками ответственным является оказание первой медицинской помощи. От кровотечения из семенной артерии и вен канатика пострадавшего может спасти хорошая давящая повязка с плотным ватно-марлевым валиком. Семенные сосуды иногда очень быстро тромбируются. Однако во время экстренной операции необходимо выделить и перевязать семенную артерию и вены канатика. Если они сократились и "ушли" в паховый канал, то необходимо вскрыть его и надежно перевязать сосуды. На рану промежности с остатками кожи мошонки накладываются редкие кетгутовые швы с оставлением выпускников.
Ушибленно-рваные раны - это своеобразное сочетание закрытой травмы мошонки с поверхностными открытыми повреждениями кожи и подкожного слоя. Оказание хирургической помощи таким пострадавшим складывается из обработки краев раны, иссечения нежизнеспособных участков кожи и подкожного слоя, сближения краев раны редкими кетгутовым швами с оставлением поверхностных резиновых выпускников-полосок. Наличие поверхностной гематомы не является показанием для вскрытия. При экстра- и интравагинальных гематомах тактика такая же, как и при закрытых травмах. Если имеется обширное размозжение тканей, то необходимо ввести противогангренозную сыворотку, противостолбнячную вводят всегда.
При укушенных ранах мошонки возможны и разрывы сосудов семенного канатика, и повреждения яичка и придатка. Но чаще это поверхностные раны, не требующие оперативного вмешательства. Если укушенная рана нанесена животными, прежде всего собаками (енотовидными, лисами и др.), то обязательно вводится антирабическая вакцина или иммуноглобулин. Однако установить характер укуса удается не всегда, так как больные часто скрывают сексуальную природу нанесения укушенных ран, дезориентируя врачей "укусами собак" и отказываясь от введения вакцины против бешенства.
Лечение закрытых, или подкожных, травм мошонки с повреждением ее органов и без него. Первая медицинская помощь заключается в проведении противошоковых мероприятий, даже при отсутствии явного травматического шока, во введении гемостатических средств при нарастающей гематоме, в наложении поддерживающей Т-образной или суспензорной повязки с холодом. Пострадавший должен быть срочно доставлен в дежурный урологический стационар.
Хирургическое лечение этого вида травмы в целом мало чем отличается от только что описанных выше хирургических мероприятий при открытых травмах. Но есть и свои особенности.
Прежде всего здесь более четко выражены все 3 вида гематом: поверхностная и 2 глубокие: экстра- и интравагинальные. При наличии первой (это почти имбибиция подкожного соединительнотканного слоя) можно расценивать повреждение мошонки как ушиб ее. Такого больного можно и не оперировать, вести консервативно с назначением гемостатиков, антибактериальных средств, с применением физических методов с 3-го дня после травмы. Если имеет место экстравагинальная гематома, которая свидетельствует о травме сосудов семенного канатика и области нижнего полюса яичка, о разрыве белочной оболочки яичка и придатка, то больного надо оперировать, даже если эта гематома весьма умеренных размеров. Интравагинальная гематома имеет место и при изолированном повреждении яичка, может быть сравнительно небольшой.
Показания к операции при закрытой травме мошонки должны быть расширенными. Даже сравнительно небольшая глубокая гематома может привести к сдавлению сосудов и нервов семенного канатика, к трофическим расстройствам и возникновению гипотрофии яичка. Высокая пластичность тканей мошонки, хорошее кровоснабжение приводят к тому, что правильно выполненное оперативное вмешательство не оставляет никаких последствий. У многих больных спустя несколько месяцев не определяются даже кожные рубцы. Что касается сроков оперативного вмешательства, то существует точка зрения о более позднем (спустя несколько дней после травмы) оперативном вмешательстве на мошонке, когда в поврежденном яичке появляются участки отграничения некротизирующейся ткани его. Наша точка зрения на этот вопрос заключается в том, что оперировать этих больных надо неотложно. В то же время при запоздалом обращении больных или временном отказе от операции оперировать их нужно и спустя несколько дней.
Методика оперативных вмешательств при закрытых повреждениях мошонки мало чем отличается от оперативной техники при ранениях. Продольным разрезом по передней или боковой поверхности мошонки рассекают кожу и подкожную соединительную ткань. Вскрывают оболочки яичка, опорожняют гематомы. Перевязывают с прошиванием кровоточащий сосуд. Ушивают белочную оболочку яичка при разрыве его. При этом по возможности сохраняют выпавшие канальцы, которые погружают в дефект яичка. Можно оставлять даже незначительный оставшийся фрагмент яичка, казалось, нежизнеспособный; за счет богатого кровоснабжения возможно сохранение такого фрагмента. Оболочки яичка после опорожнения гематом должны быть вывернуты или частично иссечены. Тщательный гемостаз - необходимое условие операций на мошонке. Операция должна заканчиваться наложением редких кетгутовых швов на рану мошонки с оставлением резиновых выпускников в нижнем углу ее.
В послеоперационном периоде проводится интенсивная антибактериальная терапия. С 5-6-го дня присоединяются (но не надолго) физические методы лечения.
Осложнения. Основным ранним осложнением является нагноение гематомы, флегмона мошонки. Усиливающаяся боль, высокая температура тела, ознобы, напряженность гематомы, отек мошонки, резкая болезненность, местная гипертермия, лейкоцитоз, сдвиг в лейкоцитарной формуле крови характеризуют это осложнение. Образование гнойного свища мошонки после огнестрельных ранений и реже при закрытых травмах мошонки указывает на вероятность некроза травмированного яичка. Это имеет место у больных с выпавшим яичком, которое было оперативным путем после рассечения сжимающего кольца введено в мошонку.
К поздним осложнениям относятся двустороннее рубцовое сужение семявыносящих протоков или одного из них, но с атрофией яичка с противоположной стороны, отсутствие обоих яичек у больных, перенесших травматическую ампутацию мошонки. Основным клиническим проявлением у тех и других больных является полное нарушение репродуктивной функции. У больных с отсутствием обоих яичек резко снижена или отсутствует способность к копуляции. Нарушение половой функции обусловлено выраженными изменениями в эндокринной системе. Рубцовые поражения семявыносящих протоков приводят к экскреторному или обтурационному бесплодию, установить которое можно при исследовании эякулята. Основным сперматологическим симптомом является аспермия, т. е. отсутствие в эякуляте и сперматозоонов, и клеток сперматогенеза. При биопсии яичка при этом выявляется сохраненная паренхима его.
Лечение гнойных осложнений сводится к вскрытию инфицированных гематом или флегмон мошонки. При этом имеется возможность при закрытых травмах при вскрытии экстравагинальной гематомы не обнаружить интравагинальную, которая также может быть инфицирована. Наличие гнойного свища является показанием к ревизии яичка, оставленного во время первичной операции. При ревизии можно обнаружить яичко с участком некроза, с налетом фибрина. Даже повторная операция не является абсолютным показанием к удалению яичка. Возможны и вторичная резекция яичка, и дренирование.
Лечение больных экскреторным бесплодием с обтурацией семявыносящих протоков и отсутствием яичек после травматической ампутации описано в главах 16 и 18.
|
ПОИСК:
|
© Анна Козлова подборка материалов; Алексей Злыгостев оформление, разработка ПО 2001–2019
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'