Глава 10. Повреждения черепа и головного мозга
Закрытая травма черепа и головного мозга (общие положения). Черепно-мозговая травма-заболевание, развивающееся в результате повреждения головного мозга и его оболочек, сосудов, нервов, костей и наружных покровов. При закрытых черепно-мозговых повреждениях нет нарушений целости мягких покровов головы или расположение ран не совпадает с проекцией перелома костей черепа (сохраняется замкнутость полости черепа и отсутствуют условия для первичного микробного загрязнения головного мозга и его оболочек). Исключения составляют переломы черепа (обычно его основания), при которых, несмотря на отсутствие повреждения кожных покровов, возникает сообщение между полостью черепа и воздухоносными пазухами с истечением спинномозговой жидкости через нос и ухо и возможностью первичного инфицирования субарахноидального пространства. Характер и масштаб повреждений, их клинические проявления зависят от особенностей механического воздействия на череп и его содержимое (сила удара, место приложения силы, форма и структура травмирующего агента и др.).
Закрытую травму мозга традиционно разделяют на сотрясение, ушиб и сдавление головного мозга. Это разделение в известной мере условно, обычно наблюдаются комбинации указанных форм. Повреждения вещества мозга, как правило, представлены сочетанием обратимых (функциональных) и необратимых (морфологических) изменений, особенно в тяжелых случаях закрытой черепно-мозговой травмы.
Переломы костей черепа составляют 18-20% общего числа тяжелых черепно-мозговых травм и около 10% всех переломов скелета. На закрытые переломы черепа приходится около 2/3 повреждений.
| Состояние покровов черепа | Ушибы, ссадины, раны (не сообщающиеся с зоной перелома кости), кровоподтеки, кровотечение из носа, рта, слуховых проходов | ||
| Состояние черепа | Без повреждения костей | С повреждением костей (перелом свода, основания, того и другого; трещина, вдавленный, оскольчатый перелом) | |
| Виды повреждения (сотрясение, ушиб и сдавление мозга) могут сочетаться между собой и с внечерепными повреждениями | Сотрясение мозга с не значительными клиническими проявлениями; с выраженными клиническими проявлениями | Ушибы мозга: легкие, средней тяжести, тяжелые. Локализация - полушария большого мозга, базальные отделы, мозжечок, паравентрикулярные отделы (одиночные, множественные) | Сдавление мозга. Гематома эпидуральная, субдуральная, внутримозговая, внутрижелудочковая (одиночные, множественные). Гидрома. Отек - набухание. Пневмоцефалия. Костные отломки |
| Состояние подоболочечных пространств | Спинномозговая жидкость не изменена; ее давление может быть нормальным, повышенным, пониженным | Субарахноидальная геморрагия; ликворея из носа и уха; давление спинномозговой жидкости нормальное, гипертензия, гипотензия; воспалительные изменения (цитоз, белок) | |
Закрытые переломы черепа разделяют на повреждения свода, основания и комбинированные. У детей и молодых людей чаще наблюдаются переломы свода (высокая эластичность костей), у пожилых преобладают переломы основания и тяжелые комбинированные повреждения свода и основания черепа.
Переломы свода черепа возникают вследствие прямого воздействия травмирующего фактора и зависят от величины, направления и места приложения силы, а также от эластичности костей черепа. Чаще повреждаются теменные, затем лобные, височные и затылочные кости. Различают переломы линейные, оскольчатые, вдавленные. При малой поверхности соприкосновения с травмирующим телом возникает импрессионный перелом, при котором поврежденный участок кости конусообразно вдавливается, разрывается внутренняя пластинка, а затем от сжатия наружная. Воздействие широкой поверхностью вызывает депрессионный перелом, при котором участок кости выламывается из общей костной массы, вдавливается в полость черепа и вызывает сдавление головного мозга. Линейные переломы могут не приводить к значительному повреждению головного мозга.
При локализации перелома в височной области нередки повреждения ветвей средней оболочечной артерии, в зоне стреловидного шва - стенки верхнего продольного синуса. Оскольчатые переломы со смещением отломков вглубь нередко приводят к разрывам твердой мозговой оболочки с повреждением полушарий мозга, клинически проявляющимся очаговыми неврологическими симптомами раздражения (ограниченные судороги) или выпадения (парезы, параличи, расстройства чувствительности, афазии и т. п.).
Распознавание. Учитывают анамнез и механизм травмы (см. Обследование пострадавшего первичное - исследование черепа). Обращают внимание на изменение контуров свода черепа, наличие вдавлений, подвижных отломков. Осуществляют неврологическое исследование, направленное на выявление общемозговых и очаговых симптомов. Переломы костей черепа часто сопровождаются клиническими проявлениями закрытого повреждения головного мозга, хотя у детей они могут отсутствовать. Характер повреждения свода черепа устанавливают по рентгенограмме. При этом можно также выявить кровоизлияние в пазухах или воздух в полости черепа (см. Пневмоцефалия). Линейные переломы (трещины) необходимо дифференцировать с тенями артериальных борозд костей свода и с тенями диплоэтических вен. Трещинам свойственны прозрачность, раздвоения, они имеют зигзагообразный "пробег" с пересечением извитых сосудов.
Лечение определяется характером перелома и повреждением головного мозга. При линейных переломах без смещения, внутричерепной гематомы, ушиба мозга лечение консервативное. Консервативному лечению подлежат и трещины свода, продолжающиеся на основание черепа. Пострадавшего с закрытым переломом свода черепа госпитализируют; ему назначают постельный режим. Длительность лечения и лечебные мероприятия определяются тяжестью повреждения головного мозга.
Линейный перелом без смещения вначале заполняется фиброзной, а затем костной тканью. Оскольчатые и линейные переломы со смещением (отломки внутренней пластинки смещаются на 1 см и более в полость черепа), вдавленные переломы как с неврологической симптоматикой сдавления мозга, так и без нее подлежат оперативному лечению (см. Сдавление головного мозга). Исключение составляет только вдавленный перелом наружной стенки лобной пазухи, так как он не оказывает давления на мозг.
Переломы основания черепа возникают от непрямой травмы как продолжение перелома свода, а также при падении с высоты на голову вследствие воздействия через позвоночник, нижнюю челюсть, кости носа, сочленяющиеся с основанием черепа. Линии излома проходят по наиболее истонченным или ослабленным отверстиями и щелями участкам основания черепа. При этом, как правило, возникают разрывы интимно спаянной с костями твердой мозговой оболочки вместе с венозными синусами (каменистые, пещеристые, малых крыльев) и средней оболочечной артерией. В редких случаях повреждается стенка внутренней сонной артерии в месте прохождения через кавернозный синус с образованием в последующем каротидо-кавернозного соустья (аневризмы). В местах выхода из полости черепа часто повреждаются черепные нервы.
Более чем в половине случаев переломы располагаются в зоне средней черепной ямки и височной кости. Относительно реже они локализуются в передней, задней черепной ямках, могут распространяться на все ямки и сочетаться с переломами свода, пересекая костные швы, отверстия черепа.
Распознавание. В остром периоде, помимо картины ушибов базально-полярных отделов лобных и височных долей полушарий большого мозга, мозжечка и ствола мозга, отмечаются истечение из уха, носа или глотки крови, спинномозговой жидкости и в особо тяжелых случаях-мозгового детрита; нарастающие кровоподтеки в области орбит, в подвисочной ямке и височной впадине, в зоне сосцевидного отростка (вследствие просачивания крови в подкожную или ретробульбарную клетчатку), повреждение черепных нервов в месте их прохождения в костных каналах и отверстиях основания черепа (лицевой, слуховой, обонятельный, глазодвигательный и др.); иногда возникает подкожная эмфизема лица, особенно в области глазниц и переносицы.
Переломы передней черепной ямки, проходящие через решетчатые и лобные пазухи, вызывают кровотечения из носа, а при разрыве мозговых оболочек - ликворею (ринорею) с примесью крови. При переломах свода орбиты, ее внутренней стенки возникают ретробульбарные гематомы с выпячиванием глазного яблока, нередко замаскированным резко отечным верхним веком, окрашенным в темно-лиловый цвет. При двустороннем поражении отмечается симптом "очков".
Переломы средней черепной ямки сопровождаются кровотечением, а при разрыве оболочек - и ликвореей из наружного слухового прохода при разрыве барабанной перепонки. Кровоизлияния могут распространиться через трещины под височные мышцы, где и определяются в виде припухлости тестоватой консистенции. При переломах пирамиды височной кости возникают поражения ветвей лицевого, слухового нервов, нарушения вкуса.
При переломах задней черепной ямки, чешуи затылочной кости часто возникают тяжелые бульбарные симптомы, связанные с непосредственной травмой или сдавлением продолговатого мозга перибульбарной гематомой. При этом нередко повреждаются блуждающий, языкоглоточный, иногда подъязычный нервы. В задней черепной ямке излившаяся кровь располагается обычно между краем пирамиды, сигмовидным синусом и большим затылочным отверстием. Отсюда она может проникать через трещины в область позади сосцевидных отростков.
При распознавании учитывают также анамнез, механизм повреждения (см. Обследование пострадавшего первичное - исследование черепа). Обращают внимание на ранние и достоверные признаки: истечение спинномозговой жидкости или крови из уха, носа или рта. Более чем у половины больных повреждаются черепные нервы - слуховой, лицевой, отводящий, глазодвигательный. Помимо этого, у пострадавших проявляются оболочечные симптомы, общее состояние обычно тяжелое, что обусловлено ушибом преимущественно базальных отделов мозга (см. Ушиб головного мозга). В последующем клинические данные дополняются кровоизлияниями в окологлазничной клетчатке, под височной мышцей у сосцевидного отростка. Кровоподтеки в указанных местах могут возникать и от прямого удара, но в этом случае они проявляются очень быстро, а при переломе основания черепа - лишь спустя несколько часов после травмы. Нередко перелом основания черепа не удается выявить на обзорных рентгенограммах. Детальное рентгенологическое исследование проводится только при удовлетворительном состоянии пострадавшего. Рентгенограммы необходимо выполнять в трех проекциях - передней, боковой и косой.
Лечение. Помощь на догоспитальном этапе, так же как и лечение в стационаре, определяется характером повреждения головного мозга. При тяжелой закрытой травме мозга необходимы общие лечебные мероприятия (см. Ушиб мозга) и профилактика инфекционных осложнений. При истечении спинномозговой жидкости из носа или уха накладывают защитную асептическую повязку, но полости не тампонируют. Лечение назальной и ушной ликвореи - см. Открытые (огнестрельные) повреждения черепа и головного мозга. Оскольчатые, вдавленные переломы парабазальных отделов черепа с повреждением воздухоносных пазух для уменьшения проникновения инфекции в ликворные пространства подлежат оперативному лечению. Суть операции состоит в достаточно широком обнажении и удалении костных осколков, выскабливании слизистой оболочки и поврежденных воздухоносных полостей и герметизации твердой мозговой оболочки при ее повреждении.
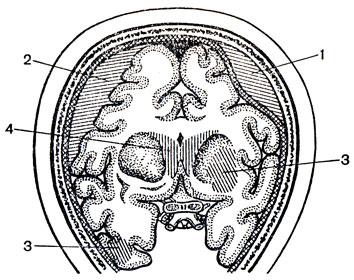
Рис. 85. Соотношение внутричерепных гематом с оболочками и веществом мозга. 1 - эпидуральная гематома; 2 - субдуральная гематома; 3 - внутримозговая гематома; 4 - внутрижелудочковая гематома
Сдавление головного мозга - наиболее тяжелая форма закрытой черепно-мозговой травмы, как правило, требующая срочного оперативного вмешательства по жизненным показаниям. В отличие от сотрясения и ушиба мозга (см.) синдром сдавления и прогрессирующая внутричерепная гипертензия возникают не сразу после травмы, а постепенно, после "светлого промежутка" и сопровождаются опасным для жизни нарастанием общемозговых, очаговых и стволовых симптомов. Сдавление мозга может возникать в результате прогрессирующего внутричерепного кровоизлияния, отека - набухания мозга, нарастающего скопления спинномозговой жидкости в субдуральном пространстве (гидрома при разрыве паутинной оболочки), травматической пневмоцефалии (при повреждении воздухоносных пазух), сдавления мозга костью при вдавленном переломе. Сдавление головного мозга развивается остро (в первые часы и сутки после травмы), под остро (в первые дни и недели) и хронически (спустя 3 нед и позже).
Травматические внутричерепные гематомы служат наиболее частой причиной сдавления мозга, составляя 3-5% всех черепно-мозговых травм. В зависимости от локализации кровоизлияния, отношения к оболочкам и веществу мозга различают эпидуральные, субдуральные, внутримозговые, внутрижелудочковые гематомы (рис. 85). По отношению к мозжечковому намету гематомы разделяют на супра- и субтенториальные (гематомы задней черепной ямки). Субтенториальные гематомы делят на эпидуральные, субдуральные и внутримозжечковые.
Внутричерепное кровоизлияние сначала не проявляется клинически, поскольку возможна компенсация за счет "резервных" пространств в полости черепа. Сначала претерпевают сдавление ликворные пространства на своде и основании мозга с перемещением спинномозговой жидкости в субарахноидальные пространства спинного мозга. По мере нарастания гематомы сдавливаются наиболее податливые вены на поверхности мозга. Замедление венозного кровотока влечет за собой усиление проницаемости сосудов с нарушением тканевого дыхания с явлениями гипоксии и последующим развитием метаболического ацидоза в клеточном и внеклеточном пространствах, что в свою очередь еще больше увеличивает проницаемость сосудистой стенки с образованием местного отека, увеличением объема, деформацией мозга, блокадой путей оттока спинномозговой жидкости. Увеличение продукции спинномозговой жидкости способствует общему отеку и дислокации ствола мозга с развитием тяжелых патофизиологических и необратимых патоморфологических изменений. Динамика компрессии зависит от источника кровотечения, объема и локализации гематомы, вместимости резервных интракраниальных пространств, реактивности мозга и др. Возраст и индивидуальные особенности организма пострадавшего влияют на клинику синдрома сдавления.
Распознавание. Учитывают обстоятельства травмы, ее механизм (см. Обследование пострадавшего первичное - исследование черепа), нарастающее нарушение сознания и общемозговые и очаговые симптомы вслед за периодом ясного или прояснившегося после травмы сознания, прогрессивное ухудшение общего состояния пострадавшего. Диагностика основана на динамике неврологической картины и витальных нарушений.
Пострадавший беспокоен, мечется в постели, стонет из-за мучительной, распирающей головной боли, его познабливает. Он чаще стремится лежать на стороне гематомы. Дыхание учащается (до 50-60 в минуту) при одновременном замедлении пульса (60-40 уд/мин) и повышении АД (особенно на стороне, противоположной гематоме) и ликворного давления (см. Пункция люмбальная). Возникают повторная рвота, анизокория. Зрачок чаще расширен на стороне поражения, хотя в начальной стадии компрессии он может быть сужен. Из очаговых полушарных симптомов особую ценность представляет динамика пирамидных знаков.
Наиболее ранними стволовыми симптомами обычно являются мезэнцефальные: снижение корнеальных рефлексов, нарушение реакции на свет, асимметрия глубоких и тонических рефлексов по гемитипу. Психомоторное возбуждение (галлюцинации, бред) может нарастать. Вслед за возбуждением наступают психическое угнетение, общая вялость, сонливость, возникает дыхательная недостаточность (цианоз губ, кончика носа и др.). В запущенных случаях наступает расстройство тазовых органов - непроизвольное мочеиспускание, дефекация. Витальные нарушения зависят от темпа развития сдавления мозга. Нижнестволовые симптомы (грубые нарушения дыхания, сердечно-сосудистой деятельности и глотания) свидетельствуют о далеко зашедших изменениях. Если не устранена причина компрессии, то наступают паралич дыхания и смерть. Своевременное распознавание внутричерепной гематомы возможно при систематическом комплексном неврологическом обследовании больного, которое определяет показания к использованию инструментальных (ультразвуковое исследование, электроэнцефалография) и хирургических методов (см. Ангиография каротидная, Трефинация черепа).
Эпидуральные гематомы составляют около 1/5 общего числа внутричерепных гематом. Источником кровотечения являются ветви оболочечных (чаще средней) артерий, вены наружной поверхности твердой мозговой оболочки и диплоэ, реже - повреждение венозных синусов и вен, направляющихся к синусам. Кровь скапливается между твердой мозговой оболочкой и костью. Симптомы компрессии нарастают после короткого "светлого промежутка" (от 1 до 24-48 ч) и проявляются прогрессирующим расстройством сознания. После стадии возбуждения с резким усилением головной боли, неадекватным поведением, тошнотой и рвотой наступает стадия торможения-вялость, сонливость, переходящие в сопор и кому, брадикардия до 40-50 уд/мин; повышается АД на стороне, противоположной гематоме, появляются признаки смещения и сдавления ствола мозга наряду с локальными симптомами. Наиболее постоянные из них - прогрессирующее и стойкое расширение зрачка на стороне поражения (вначале он может кратковременно суживаться) и пирамидная симптоматика на контралатеральной очагу стороне, проявляющаяся либо признаками раздражения в виде джексоновских эпилептических припадков, либо прогрессирующими парезами и параличами.
На стороне эпидуральной гематомы, как правило, возникающей на месте удара, на рентгенограммах черепа обнаруживают трещину или вдавленный перелом чешуи височной кости. В височной области выявляют увеличивающуюся припухлость мягких тканей вследствие просачивания через трещину кости крови под височную мышцу. Оболочечные симптомы обычно не выражены. Изменения на глазном дне не постоянны.
Субдуральные гематомы встречаются чаще, чем эпидуральные; возникают не только на стороне приложения травмирующей силы, но и на противоположной. Скопления крови располагаются в субдуральном пространстве, в большинстве случаев возникают быстро (в первые 3 сут), реже - подостро (до 15 сут). Источником кровотечения являются пиальные вены, реже затылочные вены и вены, впадающие в поперечный синус. Гематомы локализуются чаще в теменно-височных, теменно-лобных и теменно-лобно-височных областях. Располагаясь преимущественно на выпуклой поверхности полушарий, они могут распространяться базально. Острые субдуральные гематомы, как правило, возникают при тяжелом ушибе мозга. Клиническая .картина острой и под острой субдуральной гематомы сходна с клиникой эпидуральной "гематомы, но компрессия мозга нарастает медленно, "светлый промежуток" выражен менее отчетливо. На фоне симптомов тяжелой черепно-мозговой травмы локальные признаки (соответствующие топическому расположению гематомы) и синдром сдавления видны менее четко. Чаще, чем при эпидуральной гематоме, отмечаются выраженный менингеальный синдром и застойные явления на глазном дне. У больных с под острой и хронической субдуральной гематомой могут быть застойные диски с резким снижением остроты зрения и элементами атрофии. В отличие от эпидуральных гематом при острых субдуральных гематомах повреждения костей черепа более обширны, изолированные переломы отдельных костей свода относительно редки.
При хронической субдуральной гематоме кровь, скапливаясь между твердой и паутинной оболочками, постепенно инкапсулируется, превращаясь в осумкованную или мешотчатую гематому. На пневмоэнцефалограмме обычно выявляют сдавление бокового желудочка на стороне гематомы и смещение желудочковой системы в сторону неповрежденного полушария. На передней ангиограмме выявляют характерную бессосудистую зону соответственно локализации осумкованной гематомы под сводом черепа и типичное оттеснение сосудистого рисунка полушария к средней линии.
Субдуральные гидромы возникают при тяжелых ушибах мозга, в результате разрыва паутинной оболочки и ограниченного субдурального скопления прозрачной или геморрагической спинномозговой жидкости. Увеличиваясь (до 100-150 мл), оно приводит к нарастанию компрессионного синдрома, симулирующего обычно субдуральную гематому, однако при субдуральной гидроме компрессия мозга развивается медленнее и мягче. После "светлого промежутка" (3 сут и больше) нарастают контралатеральный моногемипарез, мидриаз на стороне гидромы и нарушение сознания до его утраты. Грубая стволовая симптоматика и застойные диски не характерны.
По скорости развития гидромы также разделяют на острые, под острые и хронические. Острые гидромы (с развитием компрессии до 3 сут после травмы) обычно сочетаются с тяжелым ушибом мозга (с развитием компрессии мозга в течение 4-14 дней после травмы), субдуральные гидромы чаще бывают изолированными. При любой форме возможно двустороннее расположение субдуральных гидром. Ангиографические проявления субдуральных гидром аналогичны таковым при гематомах. Дооперационное распознавание гидром трудно осуществимо, и больных оперируют обычно с диагнозом острой или под острой субдуральной гематомы.
Внутримозговые гематомы располагаются в веществе мозга с образованием полости, заполненной жидкой кровью, кровью с мозговым детритом, кровяными сгустками; составляют около 10% внутричерепных гематом и возникают чаще при очень тяжелых черепно-мозговых травмах. Гематомы обычно локализуются в белом веществе или совпадают с зоной ушиба мозга; могут сочетаться с эпидуральными или субдуральными гематомами. Источник кровотечения-главным образом сосуды системы средней мозговой артерии. Внутримозговые гематомы локализуются преимущественно в височных и лобных долях, изредка - в теменной доле, имеют бурное клиническое течение с быстрым проявлением грубых очаговых симптомов в виде гемипарезов или гемиплегий. Симптоматика складывается из нарастающего сдавления мозга и локальных признаков. Последние могут быть минимальными при внутримозговых гематомах в "немых" зонах (полюс лобной доли, семиовальный центр правой височной доли и т. п.).
Внутрижелудочковые гематомы встречаются в 1,5-5% всех внутри-мозговых гематом, локализуются обычно в III-IV желудочках мозга, могут заполнять большую часть вентрикулярной системы. Степень и равномерность заполнения желудочковой системы кровью зависят от изменений проходимости межжелудочкового сообщения. Этот вид гематом редко бывает изолированным, чаще они сопутствуют тяжелому ушибу головного мозга, оболочечным гематомам. Кровь поступает в желудочки из нарушенных сосудистых сплетений, глубоких вен мозга, субэпендимальных сосудов (при разрыве мозгового вещества) или из паравентрикулярных гематом.
Клинические проявления обусловлены непосредственным воздействием излившейся крови на паравентрикулярные образования (высшие вегетативные центры, ретикулярная формация и другие стволовые структуры). "Светлый промежуток" практически отсутствует. Сопор или кома, наступающие сразу после травмы, не имеют ремиссии. Преобладают симптомы тяжелого поражения верхнего ствола с тоническими судорогами (горметонический синдром, длительные судороги типа децеребрационной ригидности). Вегетативно-стволовые нарушения представлены гипертермией, артериальной гипертонией, многократной рвотой, потливостью, гиперемией или бледностью кожных покровов. Страдают витальные функции: регуляция дыхания и кровообращения. В люмбальной и вентрикулярной спинномозговой жидкости выявляется большая примесь крови.
Пневмоцефалия травматическая - относительно редкое осложнение тяжелой закрытой черепно-мозговой травмы, возникающее в результате поступления воздуха в полость черепа, обычно через отверстия в решетчатой пластинке или в стенке лобной пазухи. Различают экстрадуральную, субдуральную, субарахноидальную, вентрикулярную и интрацеребральную пневмоцефалию. Поступление воздуха в полость черепа может приводить к повышению внутричерепного давления с последующим развитием компрессии мозга. Клиника пневмоцефалии наряду с общемозговыми симптомами складывается из жалоб больного на ощущение переливания, булькания, шума, плеска в голове, отмечаются ликворея, признаки повышения внутричерепного давления. При краниографии выявляется тень воздушного пузыря в области лобной доли.
Хирургическое лечение сдавлений мозга. Прямые показания к неотложной трепанации черепа возникают при острых, подострых, эписубдуральных и внутримозговых гематомах, при субдуральных гидромах с ясно выраженным синдромом сдавления мозга. При сдавлений мозга смещенными вглубь костными отломками (см. Переломы костей черепа) выполняют трепанацию черепа, их поднимают или извлекают. При выраженных локальных симптомах раздражения коры полушарий мозга (эпилептические припадки, интенсивная головная боль и т. д.) или нарастающем выпадении (парезы, параличи, афазия) эта операция становится неотложной. В последние годы прибегают к хирургическому лечению ушибов полушарий головного мозга, главным образом поражений в полюсно-базально-медиальных и лобно-височных отделах. Краниотомию при закрытой черепно-мозговой травме выполняют тогда, когда не вызывает сомнения локализация очага ушиба, а функциональная значимость пораженного участка мозга высока, и когда травматический отек или кровотечение могут привести к дислокации мозга с последующими опасными для жизни нарушениями (см. Ушиб головного мозга).
Операции выполняют под общим обезболиванием или местной инфильтрационной и проводниковой (кожные нервы) анестезией 0,5% раствором новокаина, включая твердую мозговую оболочку по ходу ее сосудов.
Краниотомию осуществляют путем расширения диагностического фрезевого отверстия (см. Трефинация черепа) и создания резекционного трепанационного окна над гематомой, гидромой, очагом ушиба или выполняют костнопластическую трепанацию черепа в области предполагаемого патологического очага.
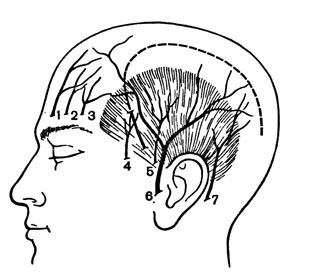
Рис. 86. Передний косой разрез мягких покровов головы для наложения фрезевого отверстия при подозрении на формирование внутричерепной гематомы в лобно-височной области. 1 - надблоковая артерия; 2 - надглазничный нерв; 3 - надглазничная артерия; 4 - скуло-височная ветвь; 5 - ушно-височный нерв; 6 - поверхностная височная артерия; 7 - задний ушной нерв
Внутричерепные гематомы, особенно эпидуральные, чаще локализуются в области проекции средней оболочечной артерии и ее ветвей, в связи с чем фрезевое отверстие обычно накладывают в чешуе височной кости. При четких неврологических признаках поражения лобной, теменной, затылочной областей отверстия накладывают сразу в соответствующих отделах. На локализацию внутричерепной гематомы (вследствие кровотечения из пахионовых грануляций) могут косвенно указывать трещины костей черепа.
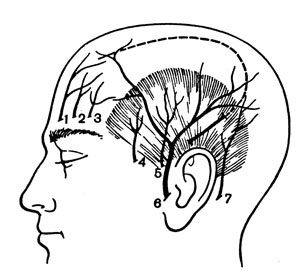
Рис. 87. Задний косой разрез мягких покровов головы для наложения фрезевого отверстия при подозрении на формирование внутричерепной гематомы в теменно-височной области (обозначения те же, что и на рис. 86)
Для трефинации выполняют разрез мягких покровов головы, который не пересекает крупные сосуды данной области и при необходимости может быть легко продолжен в подковообразный разрез с целью выкраивания кожно-апоневротического лоскута. Этим условиям отвечает передний косой разрез от середины скуловой дуги косо вверх и вперед (рис. 86) и задний косой разрез, начинающийся на 1-1,5 см кверху от переднего края ушной раковины, ее завитка и идущий косо назад и вверх (рис. 87). Длина обоих разрезов около 4 см. Их легко продолжить вперед или назад. Разрез кожи, фасции, височной мышцы и надкостницы выполняют через все слои до кости. Сдвигают надкостницу. Если через фрезевое отверстие выявляется патологический очаг, то с помощью кусачек отверстие расширяют до образования трепанационного окна размерами 4×6 см или 6×6 см. При эпидуральной гематоме эвакуируют жидкую кровь аспиратором, кровяные сгустки удаляют костной ложечкой. При обнаружении кровоточащей артерии ее коагулируют или перевязывают после прошивания вместе с твердой мозговой оболочкой.
Часто к моменту операции просвет кровоточащего сосуда уже затромбирован и источник кровотечения не выявляется. При просвечивании гематомы через твердую мозговую оболочку ее рассекают крестообразно или дугообразно и субдуральную гематому (вместе с мозговым детритом из очага ушиба и размозжения мозга) отсасывают аспиратором. При подозрении на внутримозговую и внутрижелудочковую гематому выполняют пункцию мозга и желудочков тупой мозговой канюлей. Извлечение из глубины мозга небольшого количества несвежей темной крови указывает на внутримозговую гематому, представленную обычно сгустками и небольшим количеством жидкой крови. При локализации гематомы в функционально важных отделах коры мозговую ткань для ее опорожнения рассекают в некотором отдалении от этих областей. Рассечение мозга по направлению к гематоме выполняют бескровно, при хорошем освещении. В глубине на фоне нормальной сероватой ткани определяются очаги геморрагической имбибиции, подтверждающие существование гематомы. В ее полости обнаруживают кровяные сгустки, смешанные с жидкой кровью. Содержимое гематомы отсасывают или вымывают струей жидкости и полость освобождают от сгустков, после чего мозг спадается и начинает пульсировать.
После ревизии мозговой раны и коагуляции кровоточащих пиальных сосудов ее тщательно промывают теплым изотоническим раствором хлорида натрия. Вмешательство на мозговой ткани заканчивают ушиванием твердой мозговой оболочки или ее пластикой одним из общепринятых материалов и способов (ауто-аллопластика). Отек головного мозга или его вероятность в дальнейшем заставляет выполнить пластику оболочки с "запасом": берут большой донорский лоскут, после его укладки должно остаться резервное пространство. Во всех случаях необходимо стремиться к герметизации подоболочечных пространств во избежание ликвореи и вторичного инфицирования мозговой ткани, а при костном дефекте - к разделению мозга и мягких тканей.
При отсутствии биологических трансплантатов применяют полиэтиленовую пленку, стерилизованную в дезинфицирующих растворах или в парах формалина (при кипячении она становится жесткой). Пленку можно укладывать (но не подшивать) на мозговую оболочку или под нее, перекрывая края дефекта на 1-2 см. Ее следует тщательно расправить, поскольку складки мешают равномерному наслоению на аллотрансплантат эпителиальных клеток.
Более физиологичным вмешательством, чем резекционная краниотомия, является костнопластическая трепанация. Выполняют полукруглый разрез покровов с отсепаровыванием и откидыванием кожно-апоневротического лоскута, имеющего широкое основание в лобной или височной области. Через 4-6 фрезевых отверстий проводят пилку Джильи под защитой эластического проводника. Между отверстиями перепиливают кость с сохранением в области височной мышцы основания костного лоскута. Откидывают костнопластический лоскут на мышечной ножке. Последующие действия на мозговой ткани зависят от ее повреждения. После окончания вмешательства костнопластический лоскут укладывают на место и фиксируют узловыми швами, накладываемыми за надкостницу и мышцы черепа. Иногда костный фрагмент удаляют в связи с резко выраженным отеком мозга. Его можно в последующем использовать для пластической операции с применением аутокости. Костный фрагмент сохраняют при температуре -75°C или в теле больного - в подкожном кармане на животе, созданном во время трепанации.
При вдавленных переломах свода черепа выкраивают в зоне вдавления кожно-надкостничный лоскут с достаточно широким основанием, обеспечивающим его хорошее питание, удовлетворяющий косметическим требованиям. После отслойки лоскута от кости свободные костные отломки, внедрившиеся в полость черепа и давящие на мозг, осторожно приподнимают, а часть их удаляют. Особую осторожность следует проявлять при локализации отломков в зоне продольного и поперечного венозных синусов, поскольку ранившие их стенки костные осколки одновременно тампонируют синусы. Кровотечение из синуса вначале останавливают прижатием пальца, затем быстро приподнимают головной конец операционного стола и к кровоточащему участку подводят кусочек мышечной ткани или апоневроза, который подшивают к стенке поврежденного синуса. При значительном повреждении синуса выполняют пластику его стенки путем расслоения твердой мозговой оболочки. В случае угрожающего кровотечения из дефекта стенки синуса прибегают к тампонаде. Иногда для этих целей можно использовать пучок кетгута, который фиксируют швами к твердой мозговой оболочке (проходимость синуса при этом не нарушается). При невозможности остановить кровотечение указанными методами перевязывают синус. Если вдавленные отломки кости крупные и не отделены от надкостницы, то их только приподнимают и оставляют на месте. После приподнимания отломков и удаления свободных мелких осколков осуществляют ревизию поврежденной твердой мозговой оболочки и размозженного участка мозга, гемостаз, удаление кровяных сгустков, мозгового детрита с промыванием раны теплым изотоническим раствором хлорида натрия. Закрывают дефект твердой мозговой оболочки. При удовлетворительном состоянии пострадавшего можно закрыть дефект кости после сглаживания неровностей быстротвердеющим полимером.
Консервативная терапия после операции - см. Ушиб мозга - лечение.
Сотрясение головного мозга - возникает почти во всех случаях черепно-мозговой травмы, рассматривается как ее наиболее легкая форма. Преобладают обратимые функциональные изменения головного мозга. Клинически сотрясение проявляется симптомами диффузного поражения мозга с потерей сознания и преобладанием общемозговых симптомов. В остром периоде могут быть микроочаговые симптомы, проходящие в ближайшие 2-3 дня. Патоморфологические проявления сотрясения представлены гиперемией мягкой мозговой оболочки, венозным застоем, отеком, мелкими геморрагиями, иногда дистрофическими изменениями нервных клеток и волокон. Сотрясение головного мозга сопровождается нарушением сознания от легкого (сомноленция) до выраженного (сопор), тошнотой, рвотой, головной болью, головокружением, нарушением памяти на обстоятельства травмы (антероградная амнезия), а в некоторых случаях и на предшествовавший травме период (ретроградная амнезия), комбинированной (антероретроградная амнезия), бледностью кожных покровов, потливостью, замедлением или учащением пульса с недостаточным его напряжением, незначительными изменениями АД, адинамией. Отмечаются равномерная гипотония мышц конечностей, равномерная гипорефлексия, снижение реакции зрачков, иногда анизокория, болезненность при движении глазных яблок вверх и в стороны, нередко в сочетании с головокружением, спонтанным нистагмом различного характера и интенсивности. Относительно редки в первые часы после травмы микроочаговые симптомы, имеющие топико-диагностическое значение (нарушения обоняния, легкая девиация кончика языка, легкая неравномерность глубоких рефлексов, отсутствие или снижение брюшных и кремастерных рефлексов и т. д.). В последующие дни больные жалуются на головную боль, реже тошноту, головокружение, вялость, раздражительность, бессонницу, приливы крови к голове. При отоневрологическом исследовании иногда выявляются вестибулярные симптомы. На глазном дне в течение первой недели после травмы определяется расширение вен, порой стушеванность границ дисков зрительных нервов. При сотрясении головного мозга состав спинномозговой жидкости не имеет существенных изменений, она прозрачна, без примеси крови. Ликворное давление в 60% случаев повышено (200 мм вод. ст. и выше), у 20% пострадавших может оставаться нормальным (120-180 мм вод. ст.), у 20% больных составляет ПО мм вод. ст. и ниже. Признаком гипотензионного синдрома является истечение спинномозговой жидкости при пункции из иглы редкими каплями или отсутствие истечения - так называемая сухая пункция при проходимых ликворных путях. При гипотензионном синдроме у пострадавших часто возникают жажда, бледность и цианоз, гиподинамия и астения, наблюдаются выраженные оболочечные симптомы и жесточайшие сжимающие головные боли, усиливающиеся при переходе в вертикальное положение и уменьшающиеся в горизонтальном. Больные предпочитают лежать с опущенной головой, без подушки (симптом "опущенной головы"). Клинически гипотензионный синдром проявляется симптомом "опущенной головы", тахикардией, артериальной и венозной гипотензией. Общемозговые признаки более выражены. Для гипертензионного синдрома характерны брадикардия и артериально-венозная гипертония.
При сотрясении мозга с незначительными клиническими проявлениями утрата сознания бывает кратковременной (до нескольких минут), пострадавший быстро выходит из оглушенного состояния. Головная боль не отличается интенсивностью, практически отсутствуют вегетативные и неврологические симптомы. Улучшение наступает через 3-5 сут, состояние нормализуется в течение 10-15 сут.
Для сотрясения головного мозга с выраженными клиническими проявлениями характерна более длительная потеря сознания - от нескольких минут до 3 ч. Больной медленно выходит из состояния общего оглушения, возможны спутанность сознания и психомоторное возбуждение; вегетативные нарушения выражены на протяжении нескольких дней после травмы. Состояние улучшается через 7-10 сут, а клинические проявления исчезают через 2-4 нед. Неврологические "микросимптомы" могут выявляться в течение нескольких месяцев после травмы. Без лечения (несоблюдение постельного режима и др.) состояние пострадавшего может заметно ухудшаться и симптоматика становится резкой, заболевание становится затяжным.
Распознавание (см. Обследование пострадавшего первичное - исследование черепа). Выясняют обстоятельства и механизм травмы, факт и длительность потери сознания, ретроградной амнезии, рвоты, различных вегетативных нарушений. Обязательна обзорная рентгенография черепа. Для исключения субарахноидального кровоизлияния выполняют диагностическую люмбальную пункцию (см.).
Лечение. Госпитализация, обязательный постельный режим в течение 1-3 нед в зависимости от выраженности клинических проявлений. Симптоматическая терапия, направленная на устранение головной боли, бессонницы, головокружения, тошноты (амидопирин, анальгин, фенацетин, парацетамол, барбитал натрия, этаминал натрия, ноксирон, эуноктин, радедорм, платифиллин, белласпон и др.). Седативные средства и нейролептики противопоказаны при подозрении на органические травматические поражения мозга (интракраниальные гематомы). Для дегидратации назначают диуретики, глицерин внутрь (из расчета 1 г/кг с водой или фруктовым соком в пропорции 1:2 или 1:3). При сотрясении головного мозга с выраженными клиническими проявлениями применяют ганглиоблокаторы (1-2 мл 5% раствора пентамина внутривенно), антигистаминные препараты, а также сердечно-сосудистые средства с первых дней госпитализации.
При выраженном повышении внутричерепного давления для снятия отека мозга внутривенно капельно вводят 10% раствор маннита из расчета по сухому веществу 0,5-1 г/кг на изотоническом растворе хлорида натрия или 5% растворе глюкозы. При ликворной гипотензии необходимо восполнение жидкости подкожным или внутривенным введением 5% раствора глюкозы, изотонического раствора хлорида натрия, обильным питьем. Целесообразно применять средства, повышающие АД (кофеин, эфедрин, норадреналин). Положительный эффект при гипотензионном синдроме дает односторонняя вагосимпатическая блокада (см. Блокада вагосимпатическая). Нетрудоспособность при сотрясении головного мозга без выраженных клинических проявлений составляет 4-6 нед, при более тяжелом повреждении она зависит от ликвидации неврологических расстройств (6-8 нед).
Ушиб головного мозга. Более тяжелое поражение мозга, чем сотрясение. В отличие от сотрясения, при ушибе мозга выражены клинические проявления органического поражения. В ткани мозга возникают макроскопически выраженные очаги повреждения и отчетливо видимые кровоизлияния. В области приложения силы отмечаются очаги геморрагического размягчения, нарушения крово- и лимфообращения в перифокальной зоне; подобные очаги бывают и в отдалении от места удара. Образование отдаленных очагов ушиба мозга объясняется тем, что в момент удара мозг резко перемещается, совершая сложные ротационные движения, и травмируется о противоположную стенку черепа (противоудар) или внутричерепные костные выступы (малые крылья клиновидной кости, выступы турецкого седла, верхняя грань пирамиды височной кости и др.), об отростки твердой мозговой оболочки. Основные локализации контузионных очагов - полушария большого мозга (орбитальные поверхности лобных долей, полюсные и базальные отделы височных долей) и ствол мозга. Возможно сочетание очагов контузии в полушариях большого мозга, мозжечке и стволе. Особенно опасны очаги контузии в стволе мозга и вблизи от мозговых желудочков, где располагаются жизненно важные центры.
Симптомы ушиба мозга возникают внезапно, они более выражены, устойчивы, склонны к прогрессированию, чем явления сотрясения. В большинстве случаев ушиб мозга сопровождается комбинацией общемозговых и очаговых симптомов. Только при силовом воздействии на ограниченный участок черепа ушиб мозга может проявляться местными симптомами коркового выпадения. Наряду с микроочаговыми симптомами в виде отклонения языка и сглаженности носогубной складки, расстройства вкуса и обоняния могут развиваться параличи и парезы, нарушения чувствительности. Возможны и менингеальные признаки- светобоязнь, неукротимая рвота, выраженная головная боль, гипертонус мышц-разгибателей туловища и конечностей, положительные симптомы натяжения - Кернига, Ласега, Брудзинского. В зависимости от механизма травмы ушиб мозга может сочетаться с переломом свода и основания черепа (см.), внутричерепными гематомами и пневмоцефалией, резким отеком-набуханием мозга (см. Сдавление головного мозга). Различают легкие, среднетяжелые и тяжелые ушибы. Легкий ушиб мозга сопровождается негрубой очаговой симптоматикой, не исчезающей в течение первой недели после травмы, субарахноидальным кровоизлиянием и нередко повреждением костей черепа. При ушибе головного мозга средней тяжести более выражены общемозговые и локальные симптомы. Очаговые симптомы, определяемые большей частью по возвращении сознания, представлены параличами, парезами, понижением зрения, слуха, афазией и др. (по ним можно определить расположение очага ушиба). Тяжелые ушибы головного мозга вызывают поражение подкорковых образований (явления диэнцефальной, мезэнцефально-бульбарной недостаточности и др.) и стволовых структур (нарушения дыхания, глотания, сердечно-сосудистой деятельности). Больной надолго теряет сознание, часто впадает в коматозное состояние. В наиболее тяжелых случаях пострадавший умирает, не выходя из комы. Пострадавший выходит из бессознательного состояния через затяжной период оглушенности (от нескольких дней до 1-2 нед, в отдельных случаях до 1 мес). Оглушение может комбинироваться с различными психопатологическими синдромами - делириозным возбуждением, сомнолентностью, онейроидными состояниями и др. Как правило, возникает ретроградная и нередко антероградная амнезия.
Ушибу мозга сопутствует субарахноидальное кровоизлияние - от незначительной примеси крови в спинномозговой жидкости, определяемой лишь при микроскопии осадка, до массивного кровотечения, когда в пробирке при пункции оказывается только кровь. Клинически кровоизлияние проявляется резкой головной болью, тошнотой, рвотой, светобоязнью, нередко болью в пояснице, нижних конечностях, ригидностью затылочных мышц и симптомом Кернига, повышением температуры тела и другими менингеальными симптомами. У больных в коматозном состоянии менингеальный симптомокомплекс проявляется менее четко; при небольшом кровоизлиянии, особенно в первые часы после травмы, его признаки практически отсутствуют и диагноз может быть поставлен только по данным спинномозговой пункции. В спинномозговой жидкости повышено содержание белка (0,46-6,76%), отмечаются эритроцитоз и выраженный лейкоцитоз вследствие сопутствующего асептического менингита. При неосложненном течении следы крови исчезают к концу 2-й нед после травмы, в отдельных случаях спинномозговая жидкость становится ксантохромной уже через сутки после травмы.
Ушиб головного мозга, особенно тяжелый, нередко сопровождается явлениями сдавления головного мозга. Клиническая картина обычно складывается из симптомов вдавленного перелома, внутричерепных гематом, пневмоцефалии и др. Симптомы ушиба мозга претерпевают обратное развитие не ранее чем через 2-3 нед после травмы. Небольшие корковые контузионные размягчения рубцуются на протяжении 2-3 нед. Обширные очаги превращаются в кисты. Исходы ушиба мозга самые различные: от смерти в первые минуты или часы после травмы до выздоровления. Чаще всего выздоровление сопровождается теми или иными остаточными явлениями (головная боль, головокружение, снижение памяти, эмоциональная неуравновешенность, парезы и параличи конечностей, нарушение чувствительности, снижение трудоспособности). В отдаленном периоде нередко возникают эпилептические припадки.
Распознавание. Учитывают анамнез, механизм травмы (см. Обследование пострадавшего первичное - исследование черепа). В сложных клинических случаях, где тесно переплетаются симптомы и синдромы (сотрясения, ушиба, а иногда и сдавления), ведущим диагностическим показателем служат выраженные и стойкие очаговые симптомы органического поражения ствола и полушарий мозга. Ушиб мозга, как правило, сразу проявляется длительной потерей сознания (часы, а иногда сутки, недели). Симптоматика и динамика определяются характером, локализацией основного очага поражения и перифокальными явлениями, зависящими от нарушения крово- и лимфообращения. Признаки выпадения выражены при локализации очага в функционально значимых отделах мозга. Перифокальные явления развиваются позже, а регрессируют раньше и полнее. При поражении лобных долей на первый план выступает психопатологическая симптоматика с относительно скудными неврологическими признаками; периферические знаки (в результате ушиба полушарий большого мозга) представлены парезом лицевого нерва. При ушибе левой лобной доли (центр Брока) возможна временная или стойкая моторная афазия. Очаг ушиба в области центральных извилин вызывает парезы или параличи верхних и нижних конечностей (передняя центральная извилина), а также расстройства чувствительности (задняя центральная извилина) на стороне, противоположной ушибу, сопровождающиеся патологическими рефлексами. Повреждения затылочной доли сопровождаются изменениями полей зрения. При поражении левой височной доли (центр Вернике) отмечается амнестическая и сенсорная афазия, иногда центральная глухота. Тяжелые поражения теменно-височной области левого полушария вызывают афатические, агностические и апрактические синдромы. Ушибы базальных отделов мозга - гипоталамо-гипофизарной области и ствола, кроме длительной утраты сознания, сопровождаются тяжелыми нейровегетативными расстройствами (дыхания, сердечно-сосудистой деятельности, терморегуляции), обменными, эндокринными сдвигами и др. В диагностике ушиба мозга приобретают важное значение данные инструментальных методов. На ЭЭГ оценивают динамику очаговых и общемозговых изменений. Динамическая реоэнцефалография позволяет выявить признаки нарастающей компрессии мозга, что особенно важно при ушибах со сдавлением. Для дифференциальной диагностики ушибов мозга и внутричерепных гематом применяют эхоэнцефалографию.
Лечение. Догоспитальная помощь заключается в следующем. 1. При нарушении проходимости верхних дыхательных путей у пострадавших освобождают полость рта и глотки, устраняют помехи дыханию (вследствие нарушения тонуса мышц глотки, языка и нижней челюсти, особенно при сниженном глотательном рефлексе и нарушении акта глотания). Пострадавшего в бессознательном состоянии укладывают на бок (если позволяют сочетанные повреждения) или на спину, голову поворачивают в сторону, вводят воздуховод через нос или рот. При выраженных окклюзионно-обтурационных расстройствах дыхания показаны немедленная интубация трахеи и аспирация содержимого трахеи и бронхов. Необходимы восстановление адекватного дыхания (борьба с гипоксией и гиперкапнией), при необходимости ИВЛ до восстановления спонтанного дыхания; оксигенотерапия. 2. Восстановление адекватной гемодинамики (в условиях специализированной первой помощи) путем внутривенного введения жидкости, глюкозы, солевых растворов. 3. Транспортировка в стационар (госпитализации подлежат, все пострадавтие с черепно-мозговой травмой). Больного с ушибом мозга любой тяжести (даже если он настаивает на самостоятельном передвижении) следует транспортировать лежа с места происшествия до приемного отделения стационара. Во время транспортировки надо принимать меры против аспирации рвотных масс (см. Первая помощь). 4. Борьба с диклическими фокальными или генерализованными клоникотоническими судорогами, психомоторным возбуждением. Целесообразно ввести 15-20 мл 0,25% раствора новокаина (внутривенно медленно, лучше капельно). При отсутствии эффекта применяют общее обезболивание закисью зота с кислородом (1:1). Эта мера не препятствует быстрому (после прекращения наркоза) неврологическому и хирургическому обследованию больного в стационаре и предупреждает повышение венозного давления, внутричерепную гипертензию, отек мозга, его дислокацию.
Пострадавшие с легкими и среднетяжелыми ушибами мозга приблизительно 2/3 времени стационарного лечения, составляющего обычно 25-45 дней, соблюдают строгий постельный режим. Основные клинические проявления у этой категории пострадавших при соблюдении постельного режима купируются бромидами и дробными дозами барбитуратов (фенобарбитал, этаминал-натрий, барбитал по 0,3 г/сут или амитал-натрия по 0,1-0,2 г). В стадии нормализации высшей нервной и аегетативной деятельности применяют стимулирующую медикаментозную терапию малыми дозами брома с кофеином, витаминами C и B 1; ТФК и физиотерапию по показаниям. Больным с тяжелыми ушибами мозга показан постельный режим от 11/2 до 3 мес и более.
При тяжелых повреждениях головного мозга в центре внимания стоит борьба с расстройствами жизненно важных функций организма. Три затяжном центральном расстройстве дыхания и глубоком нарушении сознания с утратой кашлевого и глотательного рефлексов более суток, а также при отеке легкого, краниоспинальных повреждениях, сочетанных грубых нарушениях ребер выполняют трахеостомию с переводом больного на длительную ИВЛ. Параллельно с поддержанием тонуса сосудов и восполнением ОЦК осуществляют стимуляцию сердечной деятельности (см. Шок травматический, Кровопотеря острая). Знутривенно вводят необходимое количество крови, плазмы, высокомодекулярных растворов (полиглюкин, синкол) и других кровезамещающих жидкостей, а также сердечные средства и вазотоники.
В последние годы расширились показания к раннему удалению эбширьых очагов контузионного размягчения мозга, особенно на нижней юверхности височных и лобных отделов. Операция заключается в удалении нежизнеспособных тканей, вымывании их струей жидкости или даже резекции отдела мозга (в пределах физиологической дозволенности); при необходимости выполняют также декомпрессию (см. Сдавление мозга). Для оценки ликворного давления через 6-12 ч после травмы выполняют спинномозговую пункцию (см. Пункция люмбальная). Высокая ликворная гипертензия (300-400 мм вод. ст.) приводит к нарушению венозного оттока из полости черепа и способствует отеку мозга. Осуществляют дегидратационную осмотерапию путем внутривенных вливаний 40% раствора глюкозы (60-100 мл), внутримышечных инъекций 25% раствора сульфата магния; используют мочегонные препараты (фуросемид), выполняют разгрузочные спинномозговые пункции. Назначают антигистаминные и холинолитические препараты, обладающие гипотензивным свойством (пипольфен). Атропин способствует снижению продукции спинномозговой жидкости. Применение в остром периоде препаратов мочевины и маннита (1 г/кг) рискованно из-за возможности усиления внутричерепного кровотечения. Они противопоказаны при массивном субарахноидальном кровотечении, подозрении на внутричерепные гематомы, нарушениях функции почек. После гемостаза (во время операции) мочевину и маннит применять целесообразно. Для борьбы с отеком головного мозга выполняют одно- и двусторонние вагосимпатические шейные блокады (см. Блокады лечебные). Для профилактики отека мозга больным вводят концентрированные белковые растворы. С целью дегидратации при отсутствии выраженного пареза кишечника вводят в желудок глицерин (по 80-100 г/сут через зонд).
При гипотензионном синдроме (с низким ликворным давлением) применяют умеренную гидратацию - подкожное введение изотонического раствора хлорида натрия, внутривенное введение дистиллированной воды (50-100 мл), субарахноидальное введение кислорода (20-25 мл).
Лечение субарахноидальной геморрагии складывается из применения холода на голову, средств, способствующих остановке кровотечения из поврежденных пиальных сосудов и прекращению диапедезной геморрагии (раствор хлорида кальция, викасол, раствор желатина, рутин, аскорбиновая кислота), а также пипольфен, димедрол. При непрекращающемся субарахноидальной кровотечении внутривенно вливают фибриноген, аминокапроновую кислоту (под контролем свертывающих систем крови). Осуществляют систематические (через день) люмбальные пункции для контроля гемостаза; для санации спинномозговой жидкости и предупреждения спаек между оболочками в подоболочечное пространство вводят 15-20 мл кислорода (при свежем субарахноидальной кровоизлиянии с большим количеством крови в спинномозговой жидкости не следует извлекать более 4-5 мл жидкости, чтобы не усилить кровотечение).
При температуре 40-41° С состояние больного становится угрожающим. Борьба с гипертермией, возникающей при диэнцефальных поражениях, включает физическое охлаждение при помощи пузырей со льдом, помещенных на область крупных сосудов, краниоцеребральную гипотермию. Вводят литические смеси, состоящие из нейролептиков, антигистаминных, пиролитических препаратов, витаминов.
Профилактику и лечение инфекционных осложнений начинают с первых же дней после травмы, применяя антибиотики широкого спектра действия и другие химиотерапевтические препараты.
Коррекция обменных нарушений - борьба с часто развивающимся ацидозом с помощью лактата натрия, глюкозы и внутривенного введения свежеприготовленного 4% раствора гидрокарбоната натрия из расчета 4 мл/кг. Гипопротеинемия компенсируется трансфузией белковых препаратов. С целью улучшения окислительно-восстановительных реакций назначают витамины C и группы B.
Больные с ушибом мозга, особенно в критическом периоде, нуждаются в тщательном уходе (см. Основы ухода за больными с травмами), профилактике пролежней, кератитов, анкилозов суставов, легочных осложнений. Профилактика легочных осложнений включает в себя адекватную вентиляцию легких, оксигенотерапию, дыхательную гимнастику, вибрационный массаж грудной клетки, тщательный уход за трахеостомой.
К восстановлению нарушенных функций центральной нервной системы приступают по возможности в максимально ранние сроки после ликвидации витальных расстройств и улучшения общего состояния больных. Назначают рассасывающую и стимулирующую терапию по общепринятой методике (препараты, препятствующие образованию спаек и уменьшающие коллагенизацию, - лидаза, бийохинол, препараты йода, трипсин, пирогенал; биостимуляторы - алоэ, ФиБС, стекловидное тело). Это лечение сочетают с физиотерапией, особенно на шейно-воротниковую зону, массажем, пассивной, а затем и активной гимнастикой, главным образом у больных с комбинированными двигательными нарушениями (парезы, параличи).
Для улучшения нервно-мышечной проводимости и восстановления мышечной силы назначают антихолинэстеразные препараты (прозерин, галантамин и др.), для снижения мышечного тонуса и предупреждения контрактур-мидокалм, миллектин, кондельфин, а также специальные лечебные позы и расслабляющие упражнения. Восстановительное лечение при поражениях черепных нервов (лицевой, зрительной, слуховой) начинают на 5-7-й день после травмы или выхода больного из бессознательного состояния. При поражении лицевого нерва применяют ЛФК, лечение положением - лейкопластырным натяжением, массаж лица, физиотерапию (гальванизация, электрофорез, соллюкс, УВЧ, теплолечение), медикаментозную терапию (сосудорасширяющие средства, прозерин). Очень важна профилактика кератита. При нарушениях зрительных и слуховых нервов назначают сосудорасширяющие препараты, никотиновую кислоту, витамины группы В, дегидратационную, стимулирующую и рассасывающую терапию (препараты йода, дробные переливания крови, биостимуляторы) с последующим повторением таких курсов.
Открытые (огнестрельные) повреждения черепа и головного мозга - повреждения, при которых рана покровов свода черепа сообщается с переломом. Переломы основания черепа без повреждения покровов, но с истечением из естественных отверстий (нос, ухо, рот) спинномозговой жидкости и крови можно также отнести к открытой травме в связи с постоянной угрозой проникновения инфекции в полость черепа. Ранения черепа делят на ранения мягких тканей без повреждения кости, при которых возможны закрытые повреждения головного мозга (сотрясения, ушибы, сдавления); непроникающие ранения черепа, при которых имеется перелом кости, но остается неповрежденной твердая мозговая оболочка, являющаяся основным барьером против проникновения инфекции в вещество мозга; проникающие ранения черепа и головного мозга. По локализации различают ранения лобной области, теменной, височной, затылочной, парабазальных - лобно-орбитальные, височно-сосцевидные и др.; по стороне повреждения- правое, левое, парасагиттальное, двуполушарное; по виду перелома костей черепа - неполный, линейный, вдавленный, дырчатый, оскольчатый, раздробленный. Вид раны и тип повреждения черепа зависят от механизма травмы (см. Раны и раневая инфекция, Переломы костей черепа). Так, при тупой травме рана покровов черепа большей частью бывает рвано-ушибленной, а перелом костей черепа вдавленным, с расходящимися трещинами, или оскольчатый. Твердая мозговая оболочка травмируется при этом отломками стекловидной пластинки, повреждаются также оболочки, сосуды, кора мозга. При ранениях холодным оружием рана покровов будет рубленой или колотой, а перелом дырчатым, оскольчатым. Этот вид ранений сопровождается глубоким повреждением вещества мозга. Патоморфологические изменения мозга при открытой травме в связи с разрывами и размозжением полушарий большого мозга представлены массивным разрушением мозгового вещества с нарушением стенок боковых желудочков, истечением спинномозговой жидкости. Огнестрельные ранения черепа и мозга различают также по характеру раневого канала (слепые, касательные, сквозные, рикошетирующие с наружным и внутренним рикошетом), по виду ранящего снаряда (пулевые, осколочные), количеству ранений (одиночные, множественные).
Клинические проявления в остром периоде представлены сложным сочетанием симптоматики раны черепа и головного мозга, обратимыми и необратимыми неврологическими синдромами - общемозговыми, оболочечными, очаговыми, стволовыми. Общемозговые симптомы проявляются нарушением сознания различной выраженности, иногда с тяжелейшим расстройством дыхания и сердечной деятельности. Оболочечные симптомы в остром периоде обусловлены прежде всего непосредственным повреждением оболочек или субарахноидальной геморрагией. Очаговые симптомы очень разнообразны, зависят от повреждения различных корковых и подкорковых структур по ходу раневого канала (присутствие инородных тел, костных отломков и т. п.). Витальные расстройства обусловлены повреждением или вторичным вовлечением (отек, ущемление) ствола мозга. Наиболее тяжелые нарушения сознания и выраженные стволовые симптомы наблюдаются при ранении мозга современными огнестрельными ранящими снарядами, когда в мозге образуется временная пульсирующая полость не только с обширной зоной первичного травматического некроза мозгового вещества, но и со вторичными нарушениями мозговых функций из-за больших вторичных некрозов, нарушений кровообращения и ликвороциркуляции. Ранение ствола мозга может закончиться летально на месте происшествия или во время транспортировки в стационар. Острое сдавление ствола мозга приводит обычно к витальным нарушениям в течение первых часов или суток в результате нарастающего внутричерепного кровотечения. Подострый стволовой синдром развивается за несколько дней при прогрессирующем отеке - набухании головного мозга вследствие как травмы, так и присоединившихся инфекционных осложнений.
Распознавание. Учитывают механизм травмы (см. Обследование пострадавшего первичное - исследование черепа). Выполняют хирургический осмотр раны, неврологическое исследование, рентгенографию черепа. При разрывах твердой мозговой оболочки из раны могут выделяться кровь, спинномозговая жидкость, мозговое вещество. Исследование нервной системы позволяет установить локализацию, характер и глубину поражения мозга. В первые часы и сутки после травмы общемозговые симптомы преобладают над очаговыми (см. Сотрясение головного мозга, Ушибы головного мозга). Особое внимание обращают на сознание, дыхание, сердечную деятельность, акт глотания. По рентгенограммам судят о характере костного дефекта, направлении трещин, числе и положении костных отломков, присутствии инородных тел и т. п. При необходимости прибегают к инструментальным методам исследования (см. Ультразвуковая диагностика повреждений).
Лечение. Первая помощь - предупреждение попадания крови, спинномозговой жидкости или рвотных масс в дыхательные пути, для чего тело раненого или его голову поворачивают набок; на рану накладывают повязку (см. Раны и раневая инфекция); при нарушениях кровообращения и дыхания принимают меры к их нормализации (см. Ушиб головного мозга). Проводится ранняя первичная хирургическая обработка раны с радикальным иссечением и удалением погибших тканей и тканей сомнительной жизнеспособности (см. Первичная хирургическая обработка). Противопоказания к первичной обработке: несовместимые с жизнью ранения, сопровождающиеся разрушениями черепа и мозга (особенно базальных и глубинно-стволовых его отделов); выраженные нарушения дыхания, сердечно-сосудистой деятельности и глотания; тяжелая кома или предагональное состояние. Наиболее благоприятные сроки первичной хирургической обработки - первые 24 ч после травмы. Возможна отсроченная первичная обработка раны.
По рентгенограмме уточняют характер перелома кости, расположение костных и металлических инородных тел в ране. Волосы на голове сбривают, обрабатывают кожу около раны. Загрязненные и нежизнеспособные края кожи и мягких тканей экономно иссекают двумя полуовальными разрезами. Неровные края костной раны скусывают с приданием им правильной округлой или овальной формы; из раны удаляют свободные костные осколки и инородные тела. Если твердая мозговая оболочка цела и нет клинических данных о внутримозговой или субдуральной гематоме, тяжелом ушибе мозга, то вскрывать ее не следует. При нарушении целости твердой мозговой оболочки ее рассекают в пределах, необходимых для осмотра раны мозга. Из раневого канала удаляют костные осколки, волосы, легкодоступные инородные тела. Для повышения внутричерепного давления просят больного покашлять, натужиться, а у лиц в бессознательном состоянии кратковременно сдавливают яремные вены, что способствует выделению из глубины раны мозгового детрита, сгустков крови, волос и др. Затем рану промывают под давлением теплым изотоническим раствором хлорида натрия и раствором перекиси водорода. Металлические инородные тела (пули, осколки, шарики и т. п.) подлежат удалению при их расположении не глубже 5-6 см от краев раны. Удаление глубоко расположенных инородных тел проводят строго по рентгенограммам путем расширения раневого канала и под визуальным контролем. При этом пользуются специальными инструментами, имеющими площадку с насечками, штифтами-магнитами, обладающими большой притягивающей силой, и т. д. Удаляют лишь доступные инородные тела. Рану мозга повторно промывают слабым антисептическим раствором и в раневой канал закладывают на 2-3 мин марлевый шарик, смоченный 3% раствором перекиси водорода, для остановки паренхиматозного кровотечения. Выполняют рентгеновский снимок на операционном столе в завершающей стадии операции для контроля ее радикальности. При выраженном отеке мозга или тяжелом состоянии больного с наличием стволовых симптомов накладывают швы только на мягкие покровы черепа, а твердую мозговую оболочку не ушивают. В ране оставляют дренажи. При очень загрязненных ранах и крайне тяжелом состоянии пострадавшего, не позволяющих выполнить полную хирургическую обработку, рану лечат под долгосрочной повязкой Микулича.
После окончания первичной хирургической обработки в целях профилактики гнойных осложнений применяют антибиотики широкого спектра действия. Осуществляют мероприятия по борьбе с отеком мозга (см. Ушиб головного мозга). Назальную и ушную ликворею в остром периоде лечат консервативно. Придают возвышенное положение голове и верхней половине тела, назначают строгий постельный режим, исключают натуживание (запрещают сморкаться, назначают слабительные средства), ограничивают прием жидкости. Спинномозговая жидкость должна свободно вытекать в стерильную повязку, покрывающую нос или ухо. В нос и ухо многократно (6-8 раз в сутки) закапывают раствор антибиотиков. С целью дегидратации назначают фуросемид (по 0,04 г 1-2 раза в сутки), маннитол (20% раствор из расчета 1-2 г/кг). Ежедневно выполняют спинномозговые пункции. Спинномозговая жидкость выводится до снижения давления до 100-120 мм вод. ст. Терапевтический эффект дает повторное введение в субарахноидальное пространство небольшого количества кислорода (10-20 мл) при пункции. После введения кислорода при оторее больного укладывают на сторону, противоположную истечению спинномозговой жидкости, при назальной ликворее - на спину без подушки (с приподнятой верхней половиной туловища). К оперативному лечению прибегают обычно через 2-3 нед с момента травмы.
|
ПОИСК:
|
© Анна Козлова подборка материалов; Алексей Злыгостев оформление, разработка ПО 2001–2019
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'